Острый инфаркт миокарда — причины появления и виды патологии. Инфаркт миокарда на пленке
Инфаркт миокарда на пленке - Лечение гипертонии
Диагностика при инфаркте миокарда: клинические и ЭКГ признаки, фото с расшифровкой
Клиническая картина острой формы
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Симптомы, которыми характеризуется инфаркт миокарда, отличаются и зависят от формы заболевания. Гипертонический криз, чрезмерное переутомление, сильная физическая нагрузка или стресс — факторы, которые способствуют проявлению заболевания.
- Предынфарктное состояние. Встречается только в половине случаев инфаркта миокарда. Проявляется в нестабильной стенокардии, которая имеет прогрессирующее течение.
-
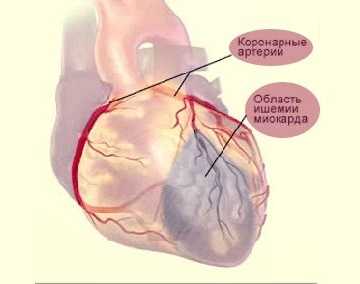 Острейшее состояние. Основной симптом — это болевой синдром разной степени выраженности. Его интенсивность зависит от площади поражения миокарда.
Острейшее состояние. Основной симптом — это болевой синдром разной степени выраженности. Его интенсивность зависит от площади поражения миокарда. Боль бывает различного характера:
- сжимающая;
- острая;
- жгучая;
- распирающая;
- давящая.
Особенность болевых ощущений при инфаркте миокарда в том, что они иррадиируют в шею, ключицу, левое плечо, ухо, нижнюю челюсть, зубы или под лопатку. Боль длится от получаса до нескольких суток и не прекращается после приема нитратов.
- Острое состояние. Нарастают признаки сердечной недостаточности и гипотонии. Боль проходит, кроме случаев, когда присоединяется перикардит. Некроз, воспаление и миомаляция вызывают лихорадку. Чем больше площадь некроза. Тем выше и длительнее повышается температура.
- Подострое состояние. Самочувствие пациента улучшается. Болей нет, температура тела нормальная. Систолический шум и тахикардия проходят. Сердечная недостаточность не выражена.
- Постинфарктное состояние. Не определяются отклонения в лабораторных и физикальных показателях. Клинические симптомы отсутствуют.
-
Атипичные формы инфаркта миокарда. У пожилых пациентов с признаками атеросклероза, могут возникать нетипичные формы инфаркта. Такая клиническая картина часто наблюдается на фоне повторного инфаркта миокарда.
Атипичность связана с необычной локализацией боли или ее отсутствием:

- Симптомы панкреатита — боль в верхней части живота и правом подреберье, тошнота, рвота, икота, метеоризм.
- Симптомы приступа астмы — нарастающая одышка.
- Иррадиация болей из груди в плечо, нижнюю челюсть, руку, подвздошную ямку.
- Безболевая ишемия при нарушении чувствительности, например, при сахарном диабете.
- Неврологические симптомы — головокружение, нарушение сознания.
- Симптомы межреберной невралгии у пациентов с остеохондрозом.
Догоспитальные диагностические мероприятия
Доклиническое определение диагноза заключается в опросе больного и выявлении симптомов. К особенностям развития инфаркта относятся:
- нетипично длительный болевой синдром;
- отсутствие эффекта от приема нитратов;
- отсутствие зависимости боли от положения тела;
- большая интенсивность симптомов, в сравнении с приступами, которые возникали ранее и не закончились инфарктом.
Инструментальная диагностика
Основными в постановке диагноза являются инструментальные методы исследования, такие как ЭГК и ЭхоКГ.
Электрокардиография
ЭКГ — наиболее частый способ обнаружения инфаркта миокарда, даже в случае его бессимптомного течения. Острая стадия и процесс выздоровления характеризуются отрицательным зубцом Т. При крупноочаговом инфаркте обнаруживается патологический комплекс QRS или зубец Q. Заживший инфаркт миокарда проявляется в снижении амплитуды зубца R и сохранении зубца Q.
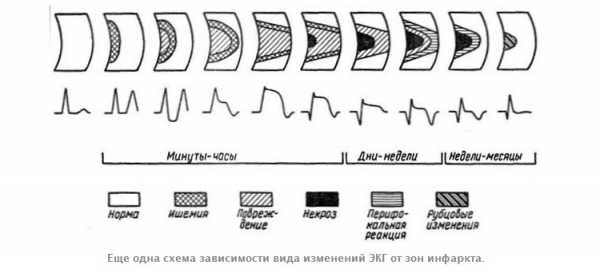
На фото-картинках ниже представлены варианты, как выглядят изменения на ЭКГ при инфаркте миокарда с расшифровкой и описанием, признаки по стадиям (от острой до постинфарктной) и локализации.
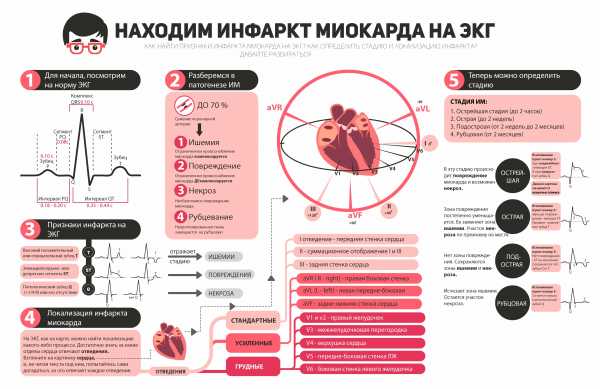
Щелкните на картинку выше, чтобы увидеть ее полностью.
ЭхоКГ
Эхокардиография выявляет истончение стенки желудочка и снижение его сократимости. Точность исследования зависит от качества полученного изображения.
Лабораторные методы
Наблюдаются изменения в биохимических показателях крови, поэтому этот анализ проводится при диагностике на инфаркт миокарда.

- Количество нейтрофилов растет в первые двое суток, достигая пика на третий день. После чего возвращается до нормальных показателей.
- СОЭ нарастает.
- Возрастает активность печеночных ферментов-трансфераз АсАт и АлАт.
Такие изменения объясняются воспалительным процессом в ткани миокарда и образованием рубца. Также в крови обнаруживается изменения уровня ферментов и белков, что значимо для постановки диагноза.
- Увеличение количества миоглобина — в течение 4—6 часов после возникновения болевого синдрома.
- Креатинфосфокиназа (КФК) увеличивается на 50% через 8—10 часов после начала заболевания. Через двое суток возвращается к норме.
- Лактатдегидрогеназа (ЛДГ) — активность фермента повышается на вторые сутки заболевания. Значения возвращаются к норме спустя 1 — 2 недели.
- Тропонин — сократительный белок, количество которого возрастает при нестабильной стенокардии. Его изоформы высокоспецифичны для инфаркта миокарда.
Дополнительные исследования
В отдельных случаях вышеперечисленных исследований может быть недостаточно. Для окончательного установления диагноза или уточнения нюансов течения заболевания могут потребоваться следующие процедуры:
- Рентген грудной клетки. Инфаркт миокарда может сопровождаться застоем в легких. Это заметно на рентгенологическом снимке. Подтверждение осложнения требует корректировки схемы лечения.
- Коронарография. Ангиография коронарной артерии помогает обнаружить ее тромботическую окклюзию. Определяет степень снижения желудочковой сократимости. Это исследование проводят перед оперативными вмешательствами — ангиопластикой или аортокоронарным шунтированием, которые способствуют восстановлению кровотока.
Для предупреждения инфаркта следует проводить лечение имеющейся стенокардии и ишемической болезни сердца, избегать стрессов, чрезмерных нагрузок, физического и эмоционального переутомления.
Трансмуральный инфаркт миокарда на ЭКГ: признаки, виды
Трансмуральный инфаркт миокарда на ЭКГ определяют, обращая внимание на длительность сохранения негативных зубцов Т и патологического зубца Q. Электрокардиограмма всегда проводится при подозрении на инфаркт. Исследование позволяет определить наличие патологического процесса, глубину некроза и локализацию очага.
Информация, отображающаяся на пленке ЭКГ
Во время электрокардиограммы определяют состояние синусового ритма и сердечных сокращений. По результатам врач может сделать выводы, нормально ли работает орган или возникла патология.
ЭКГ дает изображение в виде сегментов, зубцов и интервалов между ними. Во время исследования обращают внимание на расположение этих элементов и расстояние между ними, а также их высоту.
В ходе электрокардиографии можно определить уровень сократительных способностей сердца, наличие повреждений в тканях.
В конце исследования врач определяет индивидуальную норму для пациента и наличие отклонений. В заключение каждый больной получает информацию о:
- нормах и отклонениях синусового ритма;
- регулярности и частоте сокращений сердца;
- размещении сердечной оси.
По этим показателям врач определяет проблему или исключает ее. С помощью ЭКГ можно узнать о:
- нарушениях ритма;
- проблемах в электрической проводимости;
- чрезмерной нагрузке на желудочки и предсердия;
- наличии или отсутствии повреждений тканей органа.
Сердце может быть повреждено в результате инфаркта или оперативного вмешательства.
Вид ЭКГ при трансмуральном инфаркте
Самым опасным считается трансмуральный инфаркт. Он возникает в результате острого нарушения кровоснабжения и характеризуется сквозным поражением сердечной мышцы. Патологический процесс отличается ускоренной динамикой и острым развитием. С таким диагнозом выживает очень мало пациентов.
Это вид инфаркта чаще проявляется крупными очагами поражения. Он распространяется на переднюю, заднюю и нижнюю стенки левого желудочка.
Протекает патологический процесс в несколько стадий:
- Острейшая. Ее продолжительность составляет несколько часов.
- Острый период может продолжаться в течение двух-трех недель.
- Подострая стадия характеризуется продолжительностью в 2 недели или 2 месяца.
- Рубцовая начинается через два месяца и позже после начала развития патологического процесса.
В острейшем периоде сегмент ST поднимается, и через час-два после начала приступа формируется патологический зубец Q.
При подъеме сегмента SТ наблюдается положительный, двухфазный или отрицательный зубец Т. Отрицательный зубец называют коронарным, он при инфаркте будет глубоким, заостренным, равносторонним.
На ЭКГ признаки трансмурального инфаркта миокарда в острой стадии, если патология сопровождается очаговыми поражениями, характеризуются подъемом сегмента ST. При этом наблюдается сначала положительная, а позже отрицательная форма Т зубца. Также формируется патологический зубец Q или комплекс QS.
По истечении нескольких суток происходит приближение сегмента ST к изолинии. Если этот сегмент начинает быстро снижаться до изолинии, считают, что лечение методом тромболизиса дает хорошие результаты.
Сегмент ST в поднятом состоянии сохраняется в течение двух суток или четырех недель после начала некротического процесса.
Если через месяц после приступа сегмент ST будет в подъеме больше миллиметра в отведениях ЭКГ, и при этом будет наблюдаться патологический зубец Q или QS, то подозревают растяжение стенки левого желудочка. Для более подробной информации проводят другие виды обследований.
 Исследование сердечной мышцы с помощью кардиограммы в период подострого развития инфаркта или рубцевания покажет появление патологического зубца Q, наличие на изолинии сегмента ST, отрицательного, изоэлектрического, двухфазного или положительного Т.
Исследование сердечной мышцы с помощью кардиограммы в период подострого развития инфаркта или рубцевания покажет появление патологического зубца Q, наличие на изолинии сегмента ST, отрицательного, изоэлектрического, двухфазного или положительного Т.
Если поражения затронули боковую стенку желудочка, то наблюдают наличие реципрокных изменений в отведениях V1 и V2. Эти отведения в острой стадии определяются снижением сегмента ST, появлением положительного Т и увеличением амплитуды R. Последний признак сохраняется до рубцовой стадии.
Если инфарктные поражения затронули боковую стенку, постановка диагноза осуществляется по признакам на ЭКГ. При нарушениях в отведениях с V5 по V7 и в V9 выявляют распространение патологического процесса на близрасположенные стенки левого желудочка.
В редких случаях показатели электрокардиографии при инфаркте миокарда в боковой стенке левого желудочка с трудом отличают от недостаточности клапанов аорты, идиопатического миокардита, кардиомиопатий, субаортального стеноза.
Благодаря электрокардиограмме можно обнаружить развитие трансмурального инфаркта и вовремя предпринять меры. При таком диагнозе прогноз часто неблагоприятный, но своевременное лечение позволит повысить шансы на выживаемость.
kardiopuls.ru
ЭКГ при инфаркте миокарда - Кардиолог
Одной из ключевых тем в электрокардиографии является диагностика инфаркта миокарда. Рассмотрим эту важнейшую тему в следующем порядке:1. ЭКГ признаки инфаркта миокарда2. Локализация инфаркта3. Стадии инфаркта4. Разновидности инфарктов миокарда
ЭКГ признаки инфаркта миокарда
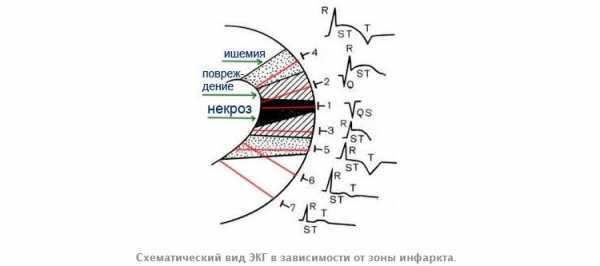
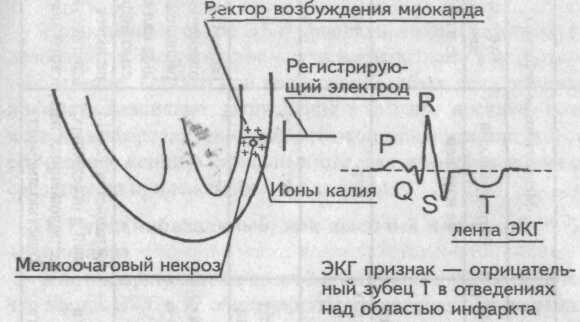
На рисунке схематически изображен миокард желудочков. Векторы возбуждения миокарда желудочков распрстраняются от эндокарда к эпикарду, т.е. они направлены нарегистрирующие электроды и графически отобразятся на ЭКГ ленте как зубцы R (векторы межжелудочковой перегородки для упрощения понимания не рассматриваются).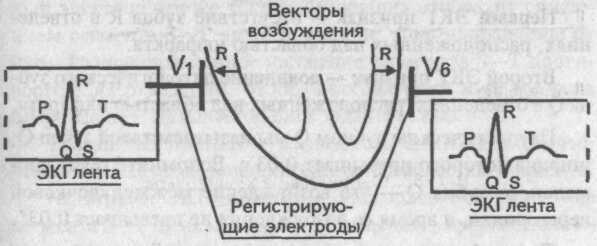
При возникновении инфаркта миокарда часть мышечных волокон погибает и вектора возбуждения в зоне некроза не будет.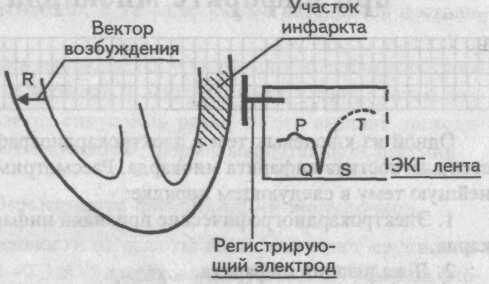 Возбуждение при инфаркте миокарда
Возбуждение при инфаркте миокарда
Следовательно, регистрирующий электрод, расположенный над областью инфаркта, не запишет на ЭКГ ленте зубца R, но будет вынужден отобразить сохранившийся вектор противоположной стенки. Однако этот вектор направлен от регистрирующего электрода, и поэтому он отобразится на ЭКГ ленте зубцом Q.
Первый ЭКГ признак — отсутствие зубца R в отведениях, расположенных над областью инфаркта.
Второй ЭКГ признак — появление патологического зубца Q в отведениях, расположенных над областью инфаркта.
Патологическим зубцом Q мы называем такой зубец Q, ширина которого превышает 0,03 с. Вспомните генез нормального зубца Q — это возбуждение межжелудочковойперегородки, а время ее возбуждения не превышает 0,03".
При инфаркте миокарда происходит гибель миокардиоцитов, внутриклеточные ионы калия выходят из погибшей клетки, накапливаются под эпикардом, образуя в зоне некроза «электрические токи повреждения», вектор которых направлен кнаружи. Эти токи повреждения существенно изменяют процессы реполяризации (S—Т и Т) в зоне некроза, что отображается на ЭКГ ленте. Регистрирующие электроды, расположенные как над областью инфаркта, так и противоположной, записывают эти токи повреждения, но каждый по-своему.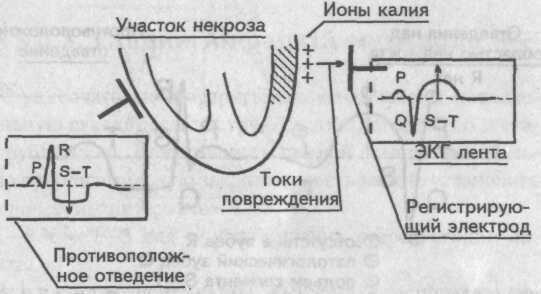 Токи повреждения
Токи повреждения
Электрод над зоной инфаркта отобразит токи повреждения подъемом сегмента S—Т выше изолинии, поскольку вектор этих токов направлен на него. Противоположный электрод эти же токи повреждения отобразит снижением сегмента S—Т ниже изолинии; токи направлены от него. Разнонаправленное движение сегментов S—Т противостоящих отведений, отображающих одни и те же токи повреждения, называется дискордантностью.
Третий ЭКГ признак — подъем сегмента S—Т выше изолинии в отведениях, расположенных над областью инфаркта.
Четвертый ЭКГ признак — дискордантное смещение сегмента S—Т ниже изолинии в отведениях, противоположных области инфаркта.
Пятый ЭКГ признак инфаркта миокарда — отрицательный зубец Т в отведениях, расположенных над областью инфаркта. Этот признак мы конкретно не оговаривали выше, однако упомянули, что ионы калия существенно изменяют процессы реполяризации. Следовательно, нормальный положительный зубец Т, отображающий процессы реполяризации, изменяется на отрицательный.
Подытожим рисунком все признаки инфаркта миокарда.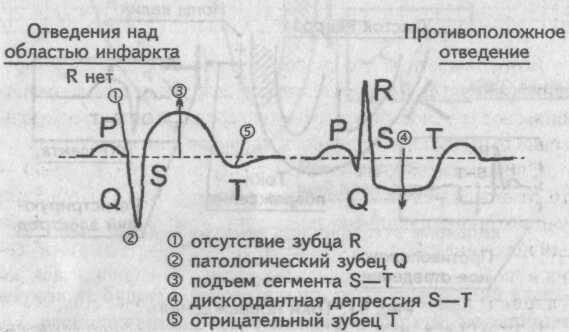 ЭКГ признаки инфаркта миокарда
ЭКГ признаки инфаркта миокарда
ЭКГ признаки инфаркта миокарда:
1) отсутствие зубца R в отведениях, расположенных над областью инфаркта;
2) появление патологического зубца Q в отведениях, расположенных над областью инфаркта;
3) подъем сегмента S—Т выше изолинии в отведениях, расположенных над областью инфаркта;
4) дискордантное смещение сегмента S—Т ниже изолинии в отведениях, противоположных области инфаркта;
5) отрицательный зубец Т в отведениях, расположенных над областью инфаркта.
Локализация инфаркта миокарда
Приведенное выше перечисление ЭКГ признаков инфаркта миокарда позволяет уяснить принцип определения его локализации.
Итак, инфаркт миокарда локализован в тех анатомических областях сердца, в отведениях от которых регистрируются 1, 2, 3 и 5-й признаки; 4-й признак играет роль вспомогательно-подтверждающего.
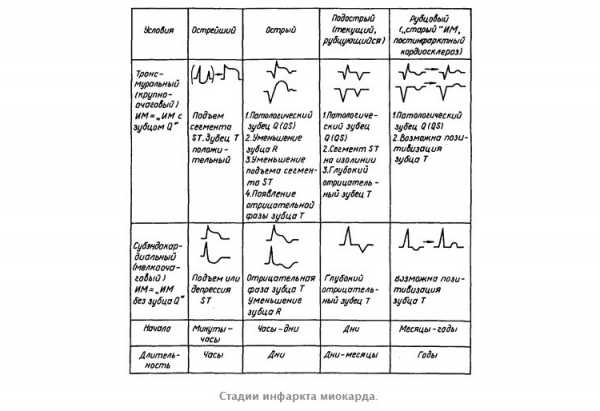
Стадии инфаркта миокарда
Крупноочаговые инфаркты миокарда имеют последовательную стадийность: острую стадию, подострую и стадию рубцевания. Длительность каждой стадии вариабельна, но приблизительную закономерность можно установить эмпирическим интервалом 1—3.
1—3 ч — 1—3 дня — длительность острой стадии инфаркта.
В эту стадию ионы калия, вышедшие за пределы погибших миокардиоцитов, формируют токи повреждения. Последние регистрируются на ЭКГ ленте подъемом сегмента S—Т в отведениях, расположенных над зоной инфаркта. Подъем сегмента S—Т маскирует зубец Т, которого в этой стадии практически не видно.Острая стадия инфаркта миокарда
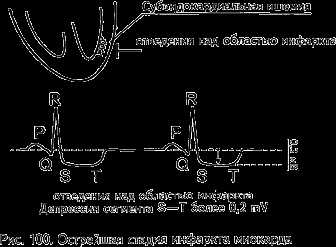
Монофазность сегмента S—Т и зубца Т — это и есть признак острой стадии инфаркта миокарда.
1—3 дня — 1—3 недели — длительность подострой стадии.
Постепенно ионы калия, излившиеся в зону некроза, вымываются из нее, сила токов повреждения начинает ослабевать, и сегмент S—Т постепенно опускается к изолинии.
Одновременно с этим процессом явно начинает контурироваться отрицательный зубец Т. По достижении сегментом S—Т изоэлектрической линии заканчивается подострая стадия и процесс переходит в стадию рубцевания.
Постепенное снижение сегмента S—Т к изолинии с отчетливой визуализацией отрицательного зубца Т — признак подострой стадии инфаркта миокарда.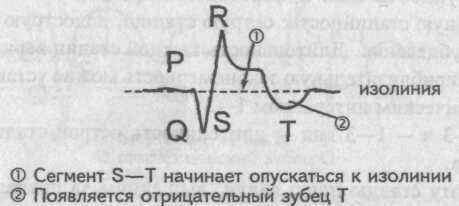 Подострая стадия инфаркта миокарда
Подострая стадия инфаркта миокарда
1—3 недели — 3 мес. — длительность стадии рубцевания.
В этой стадии ионы калия уже давно покинули зону некроза, токов повреждения нет, на месте погибших миокардиоцитов формируется соединительная ткань, происходит консолидация рубца, его васкуляризация, нарастают новые миокардиоциты.
Зубец Т постепенно подтягивается к изолинии, может стать положительным, может увеличиваться высота зубца R. Эти изменения более или менее заметны, но не они основной признак стадии рубцевания. Маркером стадии рубцевания, а в последующем и стадии рубца является патологический зубец Q.Стадия рубцевания инфаркта миокарда
Последовательность описанных изменений электрокардиограммы, свойственная стадийности инфарктного процесса, настолько закономерна, что можно смело назвать ее шестым признаком инфаркта миокарда.
Разновидности инфаркта миокарда
По своей сути инфаркты миокарда делятся на две большие группы: крупноочаговые и мелкоочаговые. Это деление ориентировано не только на объем некротизированной мышечной массы, но и на особенности кровоснабжения миокарда.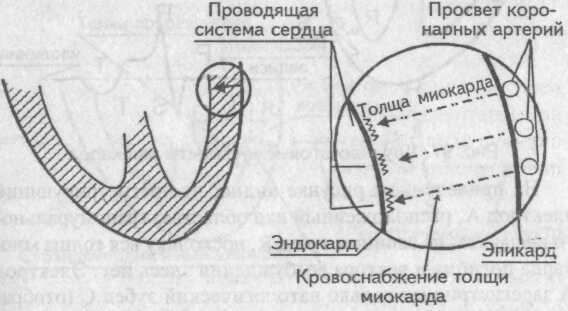 Особенности кровоснабжения миокарда
Особенности кровоснабжения миокарда
Питание мышцы сердца осуществляется по коронарным артериям, анатомически расположенным под эпикардом. По миокарду ток крови распространяется вглубь — от эпикарда к эндокарду. Поэтому при гибели миокардиоцитов в толще миокарда (интрамуральный инфаркт) или вблизи эндокарда (субэндокардиальный инфаркт) нарушение кровоснабжения происходит скорее всего на уровне концевых разветвлений коронарных артерий или даже на уровне микроциркуляции.
Иное дело гибель клеток миокарда вблизи эпикарда (субэпикардиальный или трансмуральный инфаркт), где только начинается кровоток в глубь миокарда. Вероятно, в этом случае речь идет о тромбозе крупной коронарной артерии.
Поэтому к крупноочаговым инфарктам миокарда относят трансмуральный и субэпикардиальный инфаркты. Интрамуральный и субэндокардиальный инфаркты принято рассматривать как мелкоочаговые.
Крупноочаговый инфаркт миокарда
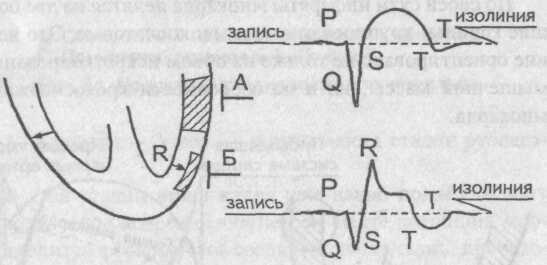 Крупноочаговые инфаркты миокарда
Крупноочаговые инфаркты миокарда
На приведенном рисунке видно, что регистрирующий электрод А, расположенный над областью трансмурального инфаркта, не запишет зубец R, поскольку вся толща миокарда погибла и вектора возбуждения здесь нет. Электрод А зарегистрирует только патологический зубец Q (отображение вектора противоположной стенки).
В случае субэпикардиального инфаркта погибает не вся толща миокарда, какая-то часть вектора возбуждения миокарда остается, и эта оставшаяся часть вектора отобразится регистрирующим электродом Б на ЭКГ ленте небольшим зубцом R.
Следовательно, соизмеряя амплитуду зубцов R и Q в одном инфарктном комплексе QRS, можно определить глубину поражения мышцы сердца в зоне инфаркта. Это нетрудно будет сделать вам самостоятельно.
Суть в другом. На основании приведенных только что данных требует уточнения формулировка первого ЭКГ признака инфаркта миокарда. Напомним его — исчезновение зубца R в отведениях, расположенных над областью инфаркта. Вполне понятно, что имеют место не только трансмуральные, но и субэпикардиальные инфаркты миокарда.
Поэтому уточненная формулировка первого признака будет звучать как исчезновение зубца R или уменьшение его амплитуды в отведениях, расположенных над областью инфаркта.
Субэндокардиальный инфаркт миокарда
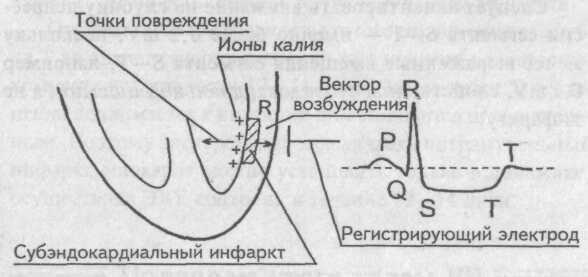 Субэндокардиальный инфаркт миокарда
Субэндокардиальный инфаркт миокарда
При этом инфаркте величина вектора возбуждения миокарда не изменяется, поскольку он берет начало от проводящей системы желудочков, заложенной под эндокардом, и достигает неповрежденного эпикарда. Следовательно, первый и второй ЭКГ признаки инфаркта отсутствуют.
Ионы калия при некрозе миокардиоцитов изливаются под эндокард, формируя при этом токи повреждения, вектор которых направлен кнаружи от скопления электролита. Сила токов повреждения в данном случае небольшая, и они регистрируются только электродом, расположенным над зоной инфаркта. Противоположный зоне инфаркта электрод не фиксирует эти слабые токи повреждения, которые не преодолевают объем крови, циркулирующей в полостях сердца, и межжелудочковую перегородку.
В отведениях, расположенных над областью инфаркта, токи повреждения отображаются на ЭКГ ленте горизонтальным смещением сегмента S—Т ниже изоэлектрической линии более чем на 0,2 mV. Это основной ЭКГ признак субэндокардиального инфаркта.
Следует акцентировать внимание на глубину депрессии сегмента S—Т — именно более 0,2 mV, поскольку менее выраженные смещения сегмента S—Т, например 0,1 mV, свойственны субэндокардиальной ишемии, а не инфаркту.
Интрамуральный инфаркт миокарда
 Интрамуральный инфаркт миокарда
Интрамуральный инфаркт миокарда
При этой разновидности инфаркта существенно не изменяется вектор возбуждения миокарда, излившийся из некротизированных клеток калий не достигает эндокарда или эпикарда и не формирует токов повреждения, способных отобразиться на ЭКГ ленте смещением сегмента S—Т.
Следовательно, из известных нам ЭКГ признаков инфаркта миокарда остался только один — отрицательный зубец Т. Это и есть признак интрамурального инфаркта.
Отличительной особенностью этого отрицательного зубца Т от аналогичных изменений при ишемии является сохранение негативности 12—14 дней. Затем зубец Т постепенно поднимается к изолинии или становится положительным. Поэтому электрокардиографически Интрамуральный инфаркт миокарда можно установить только в динамике, осуществляя ЭКГ контроль в течение 12—14 дней.
Сведем полученные данные в таблицу.
| 1. Зубец R | отсутствует в отведениях над областью инфаркта | уменьшен в амплитуде в отведениях над областью инфаркта | не изменен | не изменен |
| 2. Патологический зубец Q | имеется в отведениях над областью инфаркта | имеется в отведениях над областью инфаркта | нет | нет |
| 3. Подъем сегмента SТ выше изолинии | в отведениях, расположенных над областью инфаркта | в отведениях, расположенных над областью инфаркта | нет | нет |
| 4. Депрессия сегмента S—Т | в отведениях, противоположных области инфаркта | в отведениях, противоположных области инфаркта | нет | более 0,2 мВ в отведениях, расположенных над областью инфаркта |
| 5. Отрицательный зубец Т | появляется в подострой стадии в отведениях над областью инфаркта | появляется в подострой стадии в отведениях над областью инфаркта | сохраняется 12—14 дней в отведениях, расположенных над областью инфаркта | не имеет диагностического значения |
Дополнительная информация
Приведенные выше ЭКГ признаки инфаркта миокарда позволяют в большинстве случаев распознать это грозное заболевание. Однако при некоторых особых локализациях инфаркта возникают затруднения в его диагностике. Речь идет об инфарктах миокарда высокой локализации, т. е. о его расположении в базальных отделах желудочков, непо- средственно прилежащих к предсердиям.
Переднебазальный, или высокий передний инфаркт
Для инфаркта миокарда этой локализации характерно то, что запись ЭКГ в 12 общепринятых отведениях не позволяет четко зарегистрировать признаки инфаркта. Имеет место лишь негативность зубца Т в aVL.
Однако если записать грудные отведения, устанавливая регистрирующий электрод на два межреберья выше обычных позиций, то в таких отведениях четко обозначатся ЭКГ признаки инфаркта миокарда, которые мы рассматривали ранее.
Заднебазальный, или высокий задний инфаркт миокарда
При данном инфаркте миокарда ни один из рассмотренных нами ЭКГ признаков не определяется. Единственным свидетельством имеющегося заднебазального инфаркта является признак +R V1V2, который понимается как увеличение амплитуды зубца R более 1,5 mV в правых грудных отведениях.
ЭКГ признаки инфаркта при блокаде ножки пучка Гиса
Особая трудность диагностики инфаркта миокарда возникает в случае имеющей место сопутствующей блокады левой ножки пучка Гиса. В этом случае синусовый импульс возбуждает левый желудочек, продвигаясь не по проводящей системе желудочков, а иными путями.
Поэтому прямых, знакомых нам признаков инфаркта миокарда зарегистрировать на ЭКГ ленте не удается. Однако есть несколько косвенных признаков, указывающих на наличие переднего инфаркта миокарда левого желудочка:
а) Появление зубца Q в левых грудных отведениях V5 и V6.При блокаде левой ножки пучка Гиса вектор возбуждения левого желудочка направлен на регистрирующие электроды V5 и V6, и в этой связи зубца Q в левых грудных отведениях не бывает. Его появление при блокаде означает наличие некроза передней стенки левого желудочка.
б) Отсутствие прироста зубца R от отведения V1 к V4.Для блокады левой ножки пучка Гиса характерно постепенное увеличение амплитуды зубца R при последовательном сравнении ее в грудных отведениях V1—V2—VЗ—V4—V5—V6. При переднем инфаркте левого желудочка динамики прироста зубца R не наблюдается.в) Наличие положительного зубца Т в V5 и V6.Одним из ЭКГ признаков блокады левой ножки пучка Гиса является дискордантность основного зубца желудочкового комплекса QRS и зубца Т. В отведениях V5 и V6 основным зубцом комплекса QRS является зубец R, следовательно, зубец Т при блокаде левой ножки будет всегда отрицательным. Его позитивность указывает на наличие переднего инфаркта при блокаде левой ножки пучка Гиса.
Острейшая стадия инфаркта миокарда
Ряд исследователей выделяют в развитии инфаркта миокарда острейшую стадию, считая ее временным интервалом от 1—3 мин до 1—3 ч.
В связи с редкостью регистрации ЭКГ в эти сроки развития инфаркта миокарда нет единого мнения об электрокардиографических критериях, но считают, что первыми вовлекаются в процесс субэндокардиальные слои. Поэтому логично предположить, что ЭКГ признаком острейшей стадии крупноочаговых инфарктов могут быть признаки субэндокардиальной ишемии или субэндокардиального некроза. Острейшая стадия инфаркта миокарда
Острейшая стадия инфаркта миокарда
Практические советы по анализу ЭКГ при инфаркте
Приведенный в начале главы план изложения темы помимо своего прямого назначения имеет еще и практическую значимость.
Именно в такой последовательности, как изложен план, должна анализироваться электрокардиограмма на предмет диагностики инфаркта миокарда:
1. Настройтесть на диагностику крупноочагового некроза.
2. Взяв в руки ЭКГ ленту, ищите ЭКГ признаки инфаркта миокарда, концентрируя внимание только на признаках. Например, первый признак — патологический зубец Q. Внимательно просматривая каждый комплекс в каждом отведении, ищите только зубец Q. Пройдя всю ЭКГ ленту, повторите осмотр на сей раз со вторым признаком — отсутствие или уменьшение высоты зубца R. И так с каждым признаком.
3. Найдя эти признаки, определитесь с локализацией инфаркта миокарда. В этом вам помогут сведения, которые изложены в разделе отведения. Не беда, если вам не удалось это сделать максимально точно.
4. Оцените соотношение высоты зубца R и глубины зубца Q в одном инфарктном комплексе QRS. Этот прием позволит диагностировать трансмуральный или субэпикардиальный инфаркты.
5. Определите стадию инфаркта по отношению сегмента S—Т к изолинии и визуализации отрицательного зубца Т.
6. Если диагностический поиск прошел успешно, сформулируйте электрокардиографический диагноз, опять же следуя предложенному плану, например: трансмуральный переднеперегородочный инфаркт миокарда, подострая стадия.
cardiolog.org
развитие, последствия, прогноз и лечение
В последние годы все большее количество заболеваний «молодеет», возникая у лиц трудоспособного возраста. Особенно это касается сердечно-сосудистых заболеваний, в том числе и острого инфаркта миокарда. Однако, если знать, как правильно питаться, какими нагрузками заниматься, можно не только отсрочить возникновение кардиологической патологии до пожилого возраста, но и вообще прожить долгую жизнь со здоровым сердцем. Тем не менее, иногда бывает так, что у пациента на фоне полного здоровья и физического благополучия внезапно возникает обширный инфаркт миокарда. И вот тут лечащему доктору приходится задумываться, как грамотно реабилитировать пациента, чтобы минимизировать ранние и отдаленные последствия перенесенной кардиологической катастрофы?
Перенесенный обширный инфаркт, в том случае, если пациент выжил после него, несет опасность не только в виде высокого риска осложнений, но и в снижении трудоспособности, ведь он является инвалидизирующим заболеванием. Это довольно неприятная ситуация для молодого контингента больных, потому что многие пациенты в возрасте около сорока-пятидесяти лет отказываются от присвоения группы инвалидности и продолжают работать в прежнем ритме. Именно этой категории больных врач должен разъяснить необходимость охранительного режима, коррекции образа жизни и полноценной реабилитации (как правило, с длительным больничным листом). Да, действительно, работать после этого можно, но только тогда, когда врач определит низкий риск повторного некроза и других неблагоприятных последствий.
Для того, чтобы знать, как повысить выживаемость, а также улучшить трудовой прогноз и прогноз для здоровья после этого, необходимо понимать, почему возникает данное заболевание, как вовремя его распознать и какие мероприятия необходимо провести в течение первых минут и часов, чтобы нивелировать последствия патофизиологических изменений в миокарде — сердечной мышце.
Причинные факторы и симптоматика обширного инфаркта миокарда
Итак, патология развивается внезапно при уже существующей ишемической болезни сердца. И тот, и другой варианты характеризуются закупоркой (окклюзией) коронарных сосудов, которые питают кислородом саму сердечную мышцу. Закупорка возникает не только вследствие повышенного тромбообразования в крови, но в результате отложения избыточных частиц холестерина на внутренней стенке коронарного сосуда с формированием атеросклеротической бляшки. В тот момент, когда бляшка дестабилизируется, на ее покрышке фиксируется избыточное количество тромбоцитов, потому что частицы холестерина являются инородным телом, и в итоге образуется тромб, способный полностью лишить кислорода кровоснабжаемый участок миокарда.
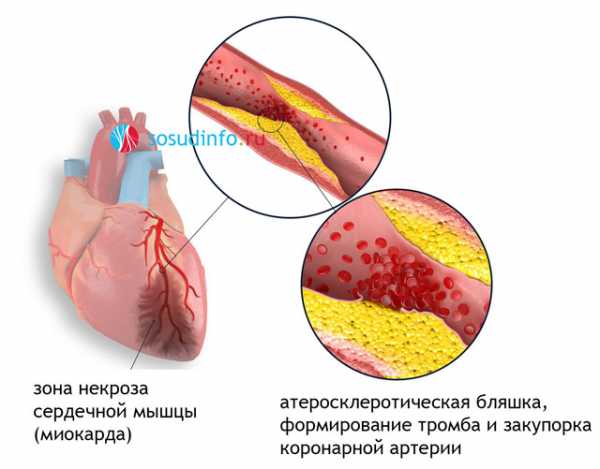
В течение первых нескольких минут такой острейшей гипоксии формируется участок некроза (погибшей сердечной ткани). В том случае, если бляшка стабильная, и на ней не оседают микротромбы, она все равно может привести к острому обширному инфаркту миокарда, так как при выбросах адреналина в кровь происходит спазм сосудов, в том числе и коронарных артерий. Если стеноз коронарной артерии не является гемодинамически значимым, но произойдет острый спазм этой артерии, в подавляющем большинстве случаев разовьется отмирание тканей, потому что через забитый и спазмированный сосуд кровоток осуществляться не будет.
Как правило, острейшая гипоксия, приведшая к некрозу сердечных тканей, клинически проявляется острой, нестерпимой болью в области сердца (возле грудины, в левой половине грудной клетки, в межлопаточном пространстве или в области живота). Эта боль отличима от обычного приступа стенокардитических болей тем, что при приеме нитроглицерина под язык не утихает и не исчезает через 15-20 минут. В случае обширного инфаркта у пациента могут развиться кардиогенный шок с падением артериального давления, с потерей сознания, а также острая левожелудочковая недостаточность (в форме отека легких).
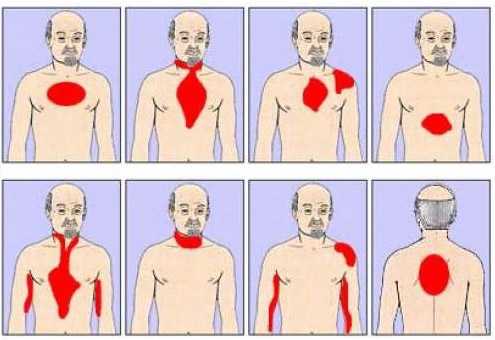
типичная ирридация болей при хронической стенокардии и остром инфаркте
Зачастую переносимый инфаркт никак себя не проявляет или манифестирует незначительными загрудинными болями, расцениваемыми самим пациентом как обычный приступ стенокардии. В этих случаях о перенесенном обширном инфаркте пациент может узнать после проведения ЭКГ с наличием характерных признаков рубцовых изменений на пленке. Именно в связи с этим, согласно последним рекомендациям кардиологов, любой дискомфорт в грудной клетке должен расцениваться как признак ОКС (острого коронарного синдрома), который при отсутствии должного лечения приводит к развитию инфарктного повреждения.
Рисунок: изменения на ЭКГ при разных формах и стадиях инфаркта миокарда (ИМ)
Таким образом, любому пациенту с интенсивными болями в области сердца, либо с ощущением дискомфорта в грудной клетке необходимо понимать — подобные симптомы, не исчезающие после трехкратного приема нитроглицерина под язык, должны быть расценены как предынфарктное состояние и являются поводом для вызова бригады скорой медицинской помощи или для самостоятельного обращения к врачу. Помните, что своевременное оказание медицинской помощи при такой симптоматике достоверно повышает шансы на выживаемость и улучшает долгосрочный прогноз!
Каковы последствия обширного инфаркта?
Обширное повреждение приводит к некрозу всей толщи сердечной мышцы по нескольким стенкам левого желудочка. Именно поэтому в остром периоде (первые трое суток) часто встречаются различные осложнения. В более, чем 15% всех случаев у пациентов отмечаются кардиогенный шок (в течение первых часов от начала болевого синдрома), нарушения сердечного ритма (желудочковая экстрасистолия, мерцательная аритмия, желудочковая тахикардия). Эти осложнения без должного лечения способны привести к летальному исходу.
Не менее опасным осложнением обширного инфаркта является формирование аневризмы стенки левого желудочка. Аневризма формируется по мере образования рубцовой ткани вместо нормальной мышечной ткани сердца. Рубцовая ткань начинает замещать некротизированные ткани спустя пару-тройку недель от момента повреждения миокарда. В связи с тем, что эта ткань является более тонкой и менее эластичной, она не способна растягиваться под кровяным давлением в полости левого желудочка так, как растягивается здоровая мышца. Таким образом, формируется выпячивание, называемое аневризмой.
Именно для предупреждения аневризмы левого желудочка пациентам на протяжении острого периода болезни (трое суток) следует соблюдать строгий постельный режим, а в подостром периоде (до двух-трех недель) – полупостельный, так как любой скачок артериального давления при даже минимальной физической нагрузке способен спровоцировать развитие аневризмы.
Уже сформировавшаяся аневризма опасна тем, что может разорваться, моментально приведя к летальному исходу. Однако, длительный строгий постельный режим способен привести к повышенному тромбообразованию в сосудистом русле, что чревато развитием тромбоэмболии легочной артерии. Поэтому пациент должен получать полноценную реабилитацию с минимальным курсом лечебной физкультуры еще во время пребывания в отделении кардиологии.
Из отдаленных последствий заболевания следует отметить быстрое прогрессирование хронической сердечной недостаточности. Это заболевание, в свою очередь, также имеет множество осложнений, которые способны спровоцировать летальный исход в молодом возрасте. Для предупреждения развития ХСН пациент с первого дня должен принимать препараты, обладающие кардиопротективными свойствами. К таким препаратам относятся ингибиторы АПФ, например, эналаприл, периндоприл, квадриприл и др. В случае непереносимости иАПФ пациенту назначаются блокаторы рецепторов к ангиотензиногену II – лозартан, валсартан и др.
Таким образом, для того, чтобы улучшить отдаленный прогноз, пациенту необходимо четко выполнять рекомендации врача, регулярно принимать назначенные препараты, а также ежегодно выполнять эхокардиоскопию (УЗИ сердца).
Как оказать неотложную помощь при обширном инфаркте, чтобы минимизировать последствия?

Почему же прогноз так зависит от своевременности полученной помощи? Все дело в том, что для максимальной эффективности лечения обширного инфаркта пациенту в первые 12 часов от развития болевого синдрома должны быть обязательно введены непрямые антикоагулянты – гепарин, альтеплаза, стрептокиназа, а также антиагреганты – брилинта, клопидогрель, аспирин.
По данным различных исследований, доказано, что из всех пациентов с обширным инфарктом миокарда доля летальных случаев в группе, получавших антикоагулянты, составила всего 15%, в то время, как в группе, не получавших антикоагулянты – более 30%. То есть пациенты, несвоевременно обратившиеся за помощью, и, следовательно, несвоевременно получившие антикоагулянты, погибают в два раза чаще, чем получившие.
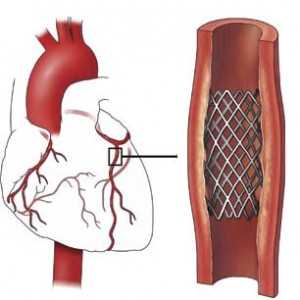
установка стента в зону закупорки сосуда
Быстрое введение данных препаратов необходимо потому, что в первые 12 часов от момента окклюзии еще вполне возможно ограничить зону повреждения миокарда, и тем самым снизить распространение некроза по сердечной мышце. То же самое относится и к неотложному проведению операции стентирования, когда стент, установленный в просвет коронарной артерии, способствует восстановлению кровотока по данному участку миокарда (реваскуляризации). Подобное вмешательство необходимо выполнять в первые 24 часа, если же пациент не был вовремя доставлен в отделение рентгено-сосудистой хирургии, вмешательство рекомендуется проводить не ранее 2-х недель от перенесенного инфаркта.
Таким образом, своевременное введение антикоагулянтов и антиагрегантов, а также своевременное проведение высокотехнологичных видов медицинской помощи (стентирование) достоверно предупреждает расширение зоны повреждения миокарда и, тем самым, улучшает прогноз.
Как пациенту помочь себе в первые минуты от появления болевого синдрома?
В первую очередь, при хорошей переносимости препаратов нитроглицерина, пациент должен принять таблетку или одну дозу нитроспрея под язык. При отсутствии эффекта, когда боль сохраняется, необходимо принять еще одну дозу также под язык через 5-7 минут. При отсутствии эффекта от повторных двух доз следует незамедлительно вызвать бригаду скорой помощи. При этом следует точно описать характер болей в сердце. В том случае, если пациент дома один, входную дверь необходимо оставить открытой (на случай потери сознания), и разжевать таблетку аспирина. Если у пациента в домашней аптечке имеется клопидогрель, необходимо выпить одну таблетку (75 мг), (при отсутствии признаков кровотечения).

Первая помощь до приезда скорой помощи – принять две-три дозы нитроглицерина под язык (если нет гипотензии) и разжевать таблетку аспирина.
Прогноз после обширного инфаркта
В связи с тем, что данное заболевание является крайне опасным состоянием, смертность от него без лечения составляет более 40% среди всех пациентов, перенесших инфаркт. Казалось бы, цифра не слишком значительная, ведь почти 60% пациентов без лечения спокойно переносят инфаркт «на ногах» и узнают о нем лишь после проведения ЭКГ. Но это лишь кажущаяся стабильность, потому что у пациентов с инфарктом без лечения часто возникают не только повторные инфаркты, тромбоэмболии и нарушения ритма, но и появляется высокий риск внезапной сердечной смерти.С
мертность пролеченного согласно стандартам инфаркта составляет менее 15%, то есть прогноз для большинства пациентов все таки благоприятный.
Тем не менее, из представленной таблицы видно, что смертность в России, по сравнению с другими странами, ниже в 2-4 раза:
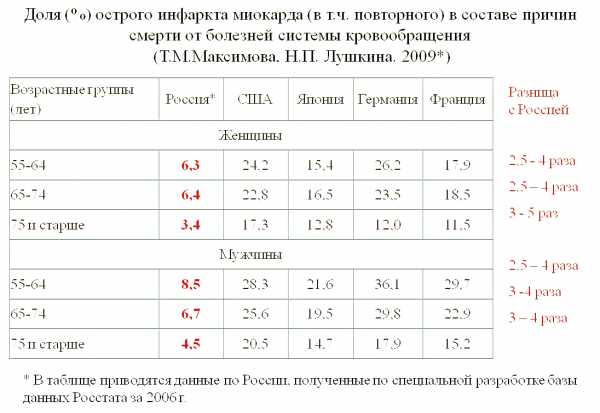
Трудовой прогноз на первом году после заболевания неблагоприятный, человек не должен заниматься трудовой деятельностью, и ему присваивается III группа инвалидности. Эта группа переустанавливается ежегодно, и если на протяжении года у пациента при обследовании сердца получены удовлетворительные результаты, инвалидность может быть снята, а пациент может работать.
Реабилитация после обширного инфаркта

Медицинское восстановление пациента после инфаркта должно осуществляться совместно кардиологами, реабилитологами и врачами ЛФК. Реабилитация проводится в первые несколько месяцев после заболевания, чаще пациента сразу после выписки из кардиологического стационара направляют в санатории специфического типа или в больницы восстановительного лечения. В этих учреждениях используются следующие принципы восстановления пациентов:
- Применение комплексных программ реабилитации пациентов в стационаре, после трансмурального инфаркта и/или эпизодов прогрессирующей стенокардии;
- Использование программ восстановительного лечения и профилактики трансмурального инфаркта у пациентов на фоне стенокардии напряжения, постинфарктного кардиосклероза (ПИКС) со стенокардией, а также на фоне аритмии с хронической сердечной недостаточностью, функционального класса 2-3;
- Использование комплексных программ с лечебной, диагностической и профилактической целью у пациентов с кардиальными и церебро-васкулярными осложнениями гипертонической болезни (как фактора риска обширного инфаркта и аневризмы левого желудочка).
Подобные учреждения существуют в любом крупном городе, например в Москве и в Санкт-Петербурге реабилитация проводится в Центральной клинической больнице восстановительного лечения (в деревне Голубое Солнечногорского района Московской области) и СПб ГБУЗ «Городская больница №40» (в г. Сестрорецк Санкт-Петербурга, ул. Борисова, д.9).
Видео: ТВ-программы об инфаркте миокарда и восстановлении после него
Вывести все публикации с меткой: Шаг 1: оплатите консультацию с помощью формы → Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑sosudinfo.ru
Признаки ЭКГ инфаркта миокарда, расшифровка, фото
Что показывает ЭКГ при инфаркте миокарда?
Электрокардиография отражает процесс сокращения сердечной мышцы (систолу) и ее расслабление (диастолу). По ЭКГ признакам можно определить локализацию (расположение), размер повреждения (некроза), глубину некроза, стадию инфаркта и даже некоторые из повреждений. Период систолы на ЭКГ отражается комплексом QRS, период диастолы – промежутком ST.
При нормальной работе сердца электроды электрокардиографа регистрируют нервные импульсы в период возбуждения, что отражается на ЭКГ зубцом R. При развитии некроза и отмирании участка миокарда в этой зоне очагов возбуждения не возникает, поэтому электрод не сможет зарегистрировать их. В этом случае вместо зубца R отражается патологический (отличный от нормы) зубец Q.
Изменения на ЭКГ могут происходить еще до развития инфаркта. Процесс, предшествующий возникновению инфаркта, называется ишемией. Это когда сердечная мышца недополучает кислород и находится в состоянии гипоксии (кислородного голодания). Эту фазу можно отметить и предотвратить развитие некроза.
ЭКГ признаки ишемии миокарда
В эту фазу изменения наблюдаются только в зубце T, комплексы QRS и сегмент ST остаются неизменными. T может опускаться ниже изолинии и тогда его принято называть отрицательным. Он может быть высоким, если его высота над изолинией превышает норму, и может быть двухфазным, если визуально образуется волна. На стадии ишемии миокард еще способен восстановиться, и если вовремя заметить ЭКГ изменения, можно предотвратить инфаркт, восстановив кровоснабжение в сердечной мышце.
ЭКГ признаки инфаркта миокарда
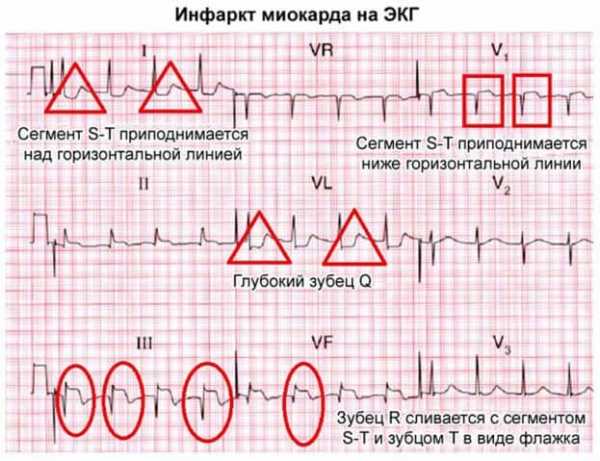
- Исчезновение зубца R в зоне, где расположен участок некроза в миокарде.
- Возникновение в комплексе патологического зубца Q. Как известно, этот зубец отражает время возбуждения мышечной перегородки между желудочками сердца и в норме составляет 0,03 секунды. Зубец Q продолжительностью свыше этого времени называется патологическим.
- Дискордантность сегмента ST. В норме этот промежуток отражает процесс реполяризации (восстановления между сокращениями миокарда). При инфаркте нарушаются обменные процессы в миокарде, что отражается подъемом ST над изолинией в месте возникновения некроза, а на противоположной стороне от патологического очага возникает опущение ST ниже изолинии. Такое разнонаправленное смещение сегмента и называется дискордантностью. Подъем сегмента ST принято называть синдромом «кошачьей спинки».
- Опущение элемента T ниже изолинии. Нижний зубец T характеризует истощение процессов реполяризации миокарда в зоне некроза.
Расшифровка ЭКГ в зависимости от стадии развития инфаркта
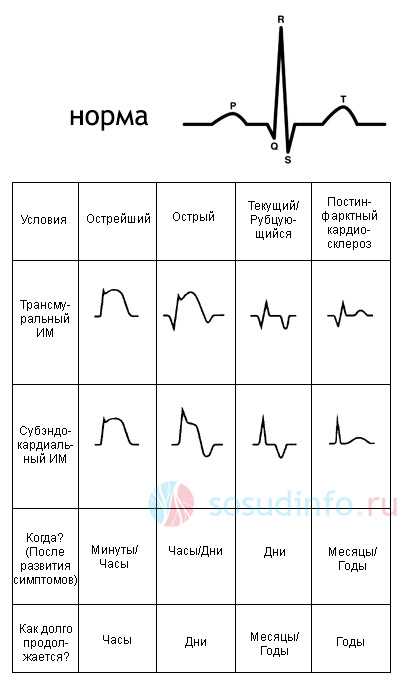
По времени развития некроза различают и стадии заболевания – острейшую, острую, подострую и рубцовую. В зависимости от этих стадий различаются и признаки на электрокардиограмме.
- Острейшая стадия, которая может продолжаться от 3 часов до 3 суток, на ЭКГ выглядит как монофазная кривая. Это поднятый над изолинией сегмент ST и зубец T, в результате чего они выглядят как единая поднятая кривая линия. Такое явление может появиться в любом из 12 отведений и свидетельствует о самом начале инфаркта миокарда.
- Острая стадия, которая продолжается до 3 недель, характеризуется расширением зоны некроза, вокруг нее формируется обширная зона ишемии. На ЭКГ это проявляется патологическим зубцом Q, сегмент ST постепенно приближается (опускается или поднимается) к изолинии, а зубец T, наоборот, опускается, что свидетельствует о нарастающей ишемии.
- Подострая стадия инфаркта продолжается около 3 месяцев, иногда дольше. Характеризуется расширением зоны ишемии, что отражается образованием огромного широкого низкого зубца T. Вторая половина стадии – это восстановление сердечной мышцы, уменьшение зоны ишемии, что проявляется стремлением зубца T стать положительным.
- Рубцовая стадия – это образование рубца или шрама в области некроза. Он никуда не исчезает и сохраняется до последнего сокращения сердечной мышцы. На ЭКГ эта стадия может проявиться уменьшенным зубцом Q. Иногда могут отмечаться изменения в зубце T, он может становиться сглаженным или даже отрицательным, но не должен по высоте превышать 5 мм, а по длине – половину длины зубца R или Q.
Как определить место некроза по ЭКГ признакам?
Определяется локализация по ЭКГ признакам в тех или иных отведениях. Изменения на ЭКГ будут те же, но в зависимости от места расположения инфаркта будет меняться их появление в отведениях. Всего на электрокардиограмме существует 12 отведений (стандартные, усиленные и грудные). Одной из самых частых локализаций инфаркта является стенка левого желудочка. В свою очередь, такой инфаркт может поражать заднюю, переднюю, боковую или базальную стенки левого желудочка, а также перегородку желудочков.
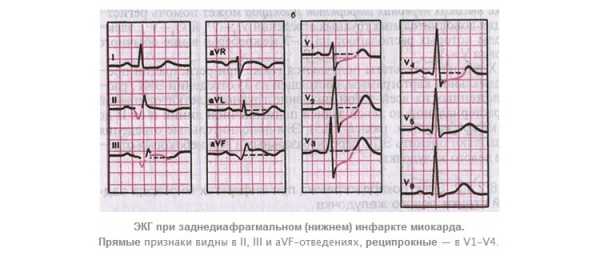
Так, при инфаркте передней стенки ЭКГ признаки будут отмечаться в грудных отведениях V1 – V4. При поражении задней стенки миокарда изменения будут в стандартных отведениях I, III и усиленном aVF. При боковом левожелудочковом инфаркте признаки будут заметны в стандартном I отведении, усиленном aVL и в грудных отведениях V5 и V6. Перегородочный инфаркт оставит изменения в грудных отведениях V1, V2.
kardioportal.ru
симптомы, лечение и неотложная помощь
Инфаркт – одна из основных причин смерти, особенно среди пожилых людей. Но в последние годы значительно молодеет возраст развития опасной патологии. Инфаркт миокарда у мужчины 40 лет – уже не редкость.
По своей сути инфарктом или некрозом называют погибшую ткань. Она больше не может выполнять прежние функции, постепенно заменяется универсальной соединительной тканью.
Механизм образования инфаркта
Причина гибели мышцы сердца – остановка кровотока. Он прекращается в связи с закупоркой тромбом сосуда.
Если сосуд крупный – то площадь некроза будет большая, если мелкий – то незначительная.
Выраженность симптомов частично зависит от площади поражения. Тромб – это сгусток, который составлен из различных клеток крови и белков.
Чаще всего тромб образуется не на пустом месте, а на измененном сосуде. Артерии, снабжающие кровью сердце, называются коронарными. Они могут подвергаться процессу атеросклероза.
Так называют болезнь, когда избыток вредного жира откладывается на стенке сосуда, образуя выпуклость – бляшку. Эта бляшка делает просвет сосуда более узким, меньше крови поступает к сердечной мышце.
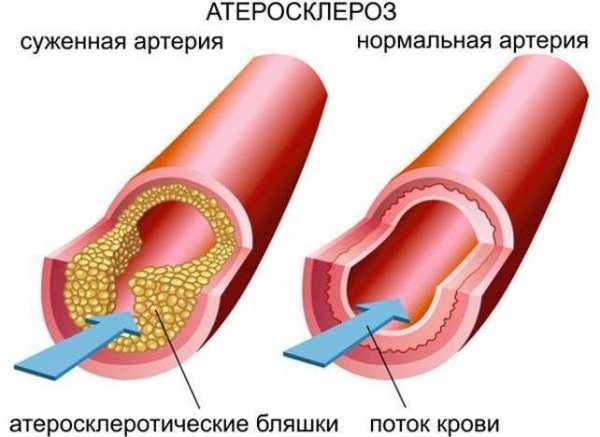 При атеросклерозе сердце испытывает кислородное голодание, особенно при стрессах или физических упражнениях, когда сердце вынуждено чаще биться.
При атеросклерозе сердце испытывает кислородное голодание, особенно при стрессах или физических упражнениях, когда сердце вынуждено чаще биться.По некоторым причинам поверхность тромба может разорваться:
- Скачок давления;
- Инфекция;
- Воспаление;
- Частое сердцебиение;
- Спонтанно.
К месту надрыва устремляются самые разные клетки крови. Все они налипают на бляшку, друг на друга, образуют тромб. Активируются свертывающие системы крови – белки, которые делают тромб еще больше и плотнее. Толстый кровяной сгусток закрывает просвет сосуда. Кровь больше не может проходить по артерии и питать мышцу. Сердечная мышц погибает.
Кислородное голодание, которое возникает во время тромбоза проявляется сильной болью. В это время в клетке образуется большое количество кислых продуктов обмена, что уничтожают клетку изнутри – развивается некроз сердечной мышцы или инфаркт миокарда.
Гибель клеток вызывает сильную, жгучую боль. Если тромб не растворить в ближайшие несколько часов, то смерть мышцы будет необратимой.
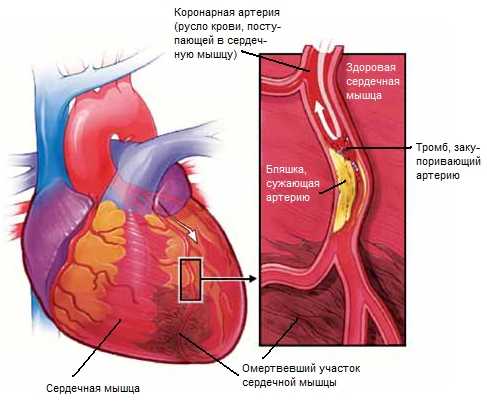 Острый инфаркт миокарда
Острый инфаркт миокардаПричины острого инфаркта миокарда
Основные причины, которые могут привести к гибели сердечной мышцы, это спазм сосудов или перекрытие их просвета тромбом. Бывает и сочетание двух этих факторов. Спазм сосуда может быть вызван гормональными изменениями, приемом некоторых препаратов или физическими факторами, такими как холод.
Тяжелая анемия также может стать причиной ишемии миокарда. Чем меньше гемоглобина в крови, тем меньше кислорода она несет клеткам. Мышца миокарда испытывает кислородное голодание и быстро погибает.
При гипертрофической кардиомиопатии как такового спазма сосудов нет. Но мышца сердца настолько разрастается, что те сосуды, которые есть, не могут обеспечить потребности сердца в кислороде. Особенно такое несоответствие становится заметно при физической нагрузке.
Предрасполагающие факторы
Есть ряд состояний, которые сами по себе не являются причиной инфаркта. Но они ухудшают состояние сосудов, крови, сердечной мышцы. Поэтому считаются предрасполагающими.
Если они есть – то вероятность развития инфаркта гораздо выше, чем у человека без предрасполагающих факторов:
- Возраст;
- Курение;
- Регулярный прием алкоголя;
- Низкая физическая активность;
- Анемия;
- Высокий уровень холестерина;
- Сахарный диабет;
- Гипертоническая болезнь;
- Большая масса тела;
- Наследственность.
Чем больше факторов имеется у человека, тем выше риск развития инфаркта. Причем некоторые из этих моментов, такие как, наследственность, возраст мы не можем исправить. А вот низкую физическую активность, курение легко можно изменить. Исправление таких факторов снижает вероятность инфаркта.
Классификация
| Размеры | крупноочаговый; |
| мелкоочаговый | |
| Глубина | трансмуральный; |
| интрамуральный; | |
| субэндокардиальный; | |
| субэпикардиальный. | |
| По изменению ЭКГ | С зубцом Q; |
| без зубца Q. | |
| По локализации | перегородки; |
| верхушки; | |
| передней части; | |
| распространенный; | |
| нижний |
Диагностика
Развитие инфаркта легко заподозрить по симптомам. Жгучая боль за грудиной у человека не молодого возраста – всегда показание для записи ЭКГ.
На пленке фиксируют характерные для инфаркта изменения. Это патологический, глубокий зубец Q или даже комплекс QS, когда зубец R полностью исчезает.
Выявляется и подъем сегмента ST, который говорит об ишемии верхних слоев миокарда. Зубец Т становится отрицательным или высоким, коронарным. Те отведения, в которых выявляются изменения, будут показывать локализацию инфаркта. Если затронуты все грудные отведения, то говорят о распространенном инфаркте.
При проведении ЭХО кардиоскопии обнаруживается, что участок сердца, который погиб, сокращается плохо. Стенка миокарда в этом месте расслаблена и истончена. Если инфаркт был небольшим, то изменений на ЭХО не будет.
 Граффик ЭКГ
Граффик ЭКГОбязательно берут кровь на анализ содержания белков-маркеров инфаркта –КФК, тропонины. Это те вещества, которые образуются при гибели мышечной ткани. Они не являются 100% критерием инфаркта, но говорят о серьезном повреждении мышцы.
Берут и общий анализ крови, который выявляет повышение лейкоцитов, ускорение СОЭ. Эти показатели говорят о развитии воспаления вокруг погибшей ткани миокарда. Спустя несколько дней общий анализ крови приходит к нормальному.
Коронарная ангиография проводится в крупных диагностических центрах. Она позволяет выявить места, где кровотоку что-то мешает – сужение или тромб. Это единственный способ достоверно и точно сказать об инфаркте миокарда и подтвердить его морфологически.
Если планируется оперативное лечение инфаркта, то проведение коронароангиографии обязательно.
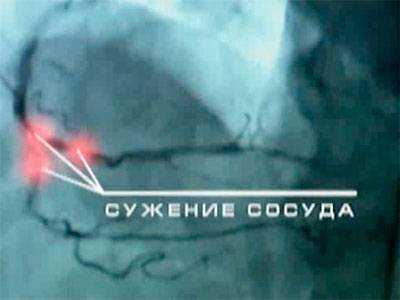 Сужение сосуда
Сужение сосудаСтадии
В процессе развития инфаркта выделяют несколько стадий, которые отличаются по времени и изменениям на пленки электрокардиографии. Предшествует самой первой стадии продромальный период. У некоторых людей его не удается выявить. Остальные отмечают постепенное ухудшение состояния до развития боли.
Острейшая стадия
В типичном случае проявляется резкой, жгучей болью за грудиной. Сразу же появляется одышка и чувство страха. Человек не может найти себе места, так как ни одно из положений не облегчает состояние. Острейший период протекает до 2-х часов.
Острая стадия
Болевой синдром уменьшается, так мышца начинает погибать. Давление, которое на первой стадии могло быть высоким, снижается. Может подняться температура тела, в крови признаки воспаления. Это связано с формированием вокруг погибшей ткани зоны воспаления.
Подострая стадия
Состояние нормализуется. Болевого синдрома нет, но начинают появляться поздние нарушения ритма: тахикардия, экстрасистолия. Период длится до 28 дней.
Постинфарктный кардиосклероз
Начиная с 29 дня диагноз инфаркт не ставится. Считается, что в это время состояние стало стабильным. Область некроза замещается соединительной тканью. Нарушения ритма, которые не исчезли на предыдущей стадии, останутся пожизненно.
Симптомы
Классическая форма инфаркта миокарда называется типичной. Она включает в себя выраженный болевой синдром. Причем боль расположена четко по середине груди, за грудиной.
Она разлитая, жгучая и сильная. Чаще всего боль отдает в левую руку или левое плечо, может отдавать под лопатку, в область спины. Реже боль распространяется на шею и нижнюю челюсть. Она не устраняется приемом нитроглицерина.
Обстоятельства, при которых возникла боль, также очень важны. Это всегда физическая нагрузка или стрессовая ситуация. Она вызывают частое сердцебиение, повышение давление. Это приводит к разрыву бляшки.
Также нередко возникает инфаркт под утро, в районе 4-5 часов. Это связано с работой гормональной системы: выброс адреналина, кортикостероидов происходит именно в это время. Эти гормоны повышают давление и заставляют сердце биться чаще.
Помимо боли, человека беспокоят:
- Тошнота;
- Рвота;
- Одышка;
- Чувство страха смерти;
- Головокружение;
- Слабость.
Кожные покровы бледные, с сероватым оттенком. Всегда на них есть холодный пот. Во время инфаркта часто развиваются нарушения ритма, поэтому люди ощущают перебои в работе сердца, описывают чувство «переворачивания сердца».
Помимо типичной формы, выделяют еще атипичные варианты:
- Астматический: преимущественно одышка, приступы удушья. Боль не так выражена.
- Абдоминальный: боль в области желудка, тошнота, многократная рвота. Бывает при нижнедиафрагмальном инфаркте, когда затронуты отделы сердца, расположенные близко к животу.
- Церебральный: головная боль, головокружение, потеря сознания, судороги.
- Аритмический: боль в области сердца не выражена, зато есть нарушения ритма.
- Периферический: болевой синдром только в области руки, плеча, шеи. Сложный для диагностики вариант.
- Немой: нередко бывает у больных сахарным диабетом. Абсолютно бессимптомное течение, выявляется как случайная находка на ЭКГ или при вскрытии.
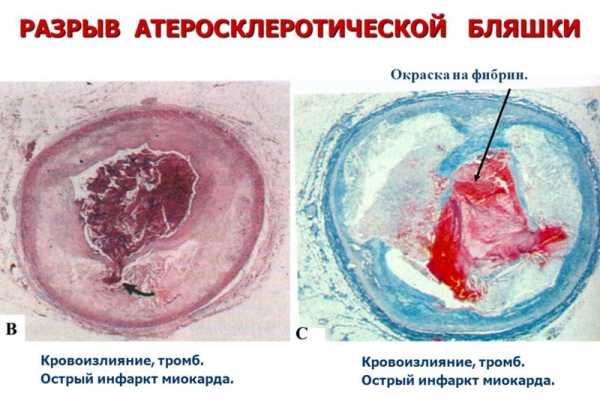 Разрыв атеросклеротической бляшки
Разрыв атеросклеротической бляшкиНеотложная помощь при остром инфаркте
Алгоритм первой помощи при инфаркте простой и понятый. При появлении боли за грудиной, типичного характера, особенно у пожилого мужчины, следует всегда думать о возможном инфаркте миокарда. Сначала человека усаживают, положение лежа нежелательно. Освобождают шею и грудную клетку, чтобы человеку стало легче дышать.
Затем:
- Дается одна таблетка нитроглицерина или одна доза нитроспрея под язык;
- Спустя 5 минут, если эффекта нет, дается вторая доза;
- Если через 5 минут снова нет улучшения, то дается третья доза нитратов. Одновременно с ней, человек должен разжевать таблетку аспирина. Обязательно в этот момент вызывается скорая помощь.
- Диспетчеру всегда сообщают, что у человека боль в груди и, возможно, инфаркт. В этом случае обязательно приедет специализированная кардиологическая или реанимационная бригада.
Лечение в стационаре
Дальнейшая помощь будет оказываться врачами скорой и профильного отделения. На скорой помощи записывают пленку ЭКГ, на которой фиксируют характерные изменения. Если нет противопоказаний, то врачи скорой проводят тромболизис – вводят специальные препараты, растворяющие тромб.
Если поблизости есть сосудистый центр, то больного доставляют сюда.
При некоторых формах инфаркта возможно проведение коронароангиографии – исследования сосудов сердца. Если выявлен участок, суженный бляшкой и с тромбом, то делают оперативное вмешательство: тромб удаляется, а сосуд расширяется.
В него устанавливают стент – металлический каркас, которые не даст сосуду сузиться.
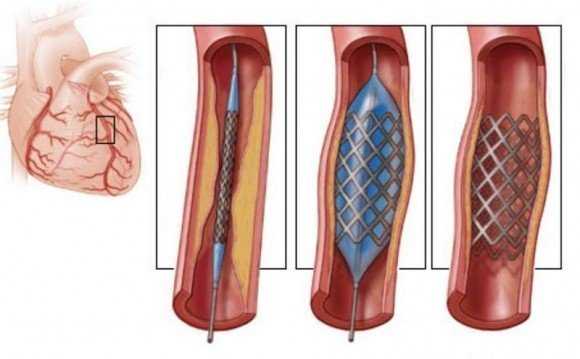 Как выглядит металлический стент
Как выглядит металлический стентНитроглицерин врачи скорой и стационара вводят внутривенно, очень медленно. Нитраты снижают давление, поэтому, как только оно достигает 90/60 мм рт.ст., нитраты перестают вводить. При тахикардии обязательно дают бета-блокаторы: метопролол, эсмолол.
В дальнейшем вместо внутривенных лекарств, человек будет получать таблетки.
Обязательные лекарства для человека, перенесшего инфаркт миокарда:
- Аспирин;
- Клопидогрель;
- Эналаприл или другой ингибитор АПФ;
- Бета-блокатор (бисопролол, небиволол).
- Статины – аторвастатин.
Все лекарственные препараты должен назначать врач. Принимать их следует именно в той концентрации, что прописана, так как изменение ее может вызвать повторный инфаркт.
Профилактика
Предотвратить инфаркт проще, чем его лечить.
Следует избавиться от тех факторов риска, которые можно устранить:
- Заниматься физкультурой;
- Отказаться от курения и чрезмерного употребления алкоголя;
- Контролировать уровень сахара в крови;
- Поддерживать артериальное давление низким;
- Правильно питаться – отказаться от жирного, жареного.
- Обязательно есть 3-4 порции свежих фруктов и овощей ежедневно.
moyakrov.info
Передний инфаркт миокарда экг ⋆ Лечение Сердца
ЭКГ при высоком (базальном) переднем инфаркте миокарда. Признаки высокого переднего инфаркта
Иногда имеется увеличенный зубец QaVL или/и отрицательный зубец TaVL, так как ось отведения aVL идет сверху слева вниз вправо (к минусу). Однако более четкие изменения в этом отведении наблюдаются при высоком переднебоковом инфаркте. При последнем изменения также могут быть только в отведении aVL, а это часто недостаточно для диагноза, т. к. в этом отведении и в норме зубец Q может достигать 0,04 сек. а зубец R низкий. Зубец TaVL в норме, а тем более при гипертрофии левого желудочка может быть отрицательным.
Для уточнения диагноза высоких передних и переднебоковых инфарктов было предложено снимать дополнительно однополюсные грудные отведения V1 — V7 на уровне второго или третьего межреберий [Rosenbaum К, Wilson F. Johnston К, 1946). Оси этих отведений направлены сверху спереди вниз и назад (к минусу). Патологические векторы при высоких передних инфарктах параллельны отрицательным половинам осей отведений V1 — V22 (V1 — V6), и поэтому проекции их на оси этих отведений большие и направлены к минусу. Так, объясняются увеличенный зубец Q (QS) и отрицательный зубец Т в отведениях V12 — V62 при высоком переднем инфаркте.
На рисунке представлена ЭКГ больного П. 57 лет, зарегистрированная в 12 общепринятых отведениях и дополнительных высоких грудных (сняты на уровне 2 и 3 межреберий) на 3-й неделе инфаркта. В общепринятых отведениях определяется блокада левой передней ветви пучка Гиса и гипертрофия левого желудочка. Признаков инфаркта нет. В высоких грудных отведениях, особенно при снятии их на 2 межреберья выше общепринятых (V1 — V73) четко определены признаки инфаркта верхних отделов передней стенки левого желудочка: патологический зубец QV1 — V24, смещенный вверх сегмент RS -TV21 — V24 дугообразно переходящий в отрицательный «коронарный» TV21 — V25. Поставлен диагноз: высокий (базальный) передний инфаркт миокарда.
Довольно часто при клинической картине крупноочагового инфаркта на ЭКГ в общепринятых грудных отведениях регистрируется картина интрамурального инфаркта (инфаркта без патологического зубца Q на ЭКГ). При этом в дополнительных высоких грудных отведениях выявляется картина крупноочагового и даже трансмурального инфаркта базального отдела передней стенки левого желудочка.
Мы рекомендуем снимать дополнительные высокие грудные отведения на уровне 2-го межреберья в позиции V1 — V3 и на уровне 3-го межреберья в позициях V4 — V6 (V1- V32, V43 — V63), при клинической картине (или анамнестических данных) инфаркта миокарда при отсутствии на ЭКГ в общепринятых отведениях признаков инфаркта, либо при наличии в отведении aVL пограничных изменений зубца Q, зубца Т и смещения вверх сегмента RS — Т, либо при низких rVl-V4 и подозрительных изменениях сегмента RS-T и зубца Т, либо при ЭКГ картине переднего инфаркта без патологического зубца Q (интрамуральном инфаркте) и тяжелой клинике крупноочагового инфаркта.
Не следует снимать высокие грудные отведения при подозрении на инфаркту больных с хроническим легочным сердцем и выраженной эмфиземой легких, т. к. весьма вероятна в этих случаях гипердиагностика инфаркта. Следует с критическим анализом подходить к информации в высоких грудных отведениях при наличии на ЭКГ признаков блокады левой передней ветви пучка Гиса, т. к. эта блокада и без инфаркта может дать увеличенный зубец QV2,V3. Поэтому достоверным указанием на инфаркт в таких случаях является только сочетание патологического Q в этих отведениях с приподнятым сегментом RS — Т и отрицательным зубцом Т или характерная для острого инфаркта динамика RS — Т и Т.
Ниже представлен анализ ЭКГ ряда больных с высоким передним или переднебоковым инфарктом миокарда.
Оглавление темы «ЭКГ при переднем и заднем инфаркте миокарда»:
ЭКГ-признаки инфаркта миокарда
Статья не доделана! Будет добавлено много интересных и полезных вещей в плане распознавания инфаркта на ЭКГ, которые облегчат Вам жизнь!
Определение инфаркта
Анатомия коронарных артерий и топическая диагностика ИМ
Патофизиология инфаркта миокарда
Классификация инфарктов
Что такое инфаркт? Инфаркт – «дословно» сосудистый некроз, т.е. омертвление в результате нарушения кровоснабжения. Следуя из этого, инфаркт миокарда простыми словами – омертвление участка сердечной мышцы, в результате нарушения кровоснабжения.
Глава VII. ЭКГ при инфаркте миокарда
Дополнительная информация к главе VII
Приведенные выше ЭКГ признаки инфаркта миокарда позволяют в большинстве случаев распознать это грозное заболевание. Однако при некоторых особых локализациях инфаркта возникают затруднения в его диагностике. Речь идет об инфарктах миокарда высокой локализации, T. е. о его расположении в базальных отделах желудочков, непосредственно прилежащих к предсердиям.
1. Переднебазальный, или высокий передний инфаркт
Для инфаркта миокарда этой локализации характерно то, что запись ЭКГ в 12 общепринятых отведениях не позволяет четко зарегистрировать признаки инфаркта. Имеет место лишь негативность зубца T в aVL.
Однако если записать грудные отведения, устанавливая регистрирующий электрод на два межреберья выше обычных позиций, то в таких отведениях четко обозначатся ЭКГ признаки инфаркта миокарда, которые мы рассматривали ранее.
2. Заднебазальный, или высокий задний инфаркт миокарда
При данном инфаркте миокарда ни один из рассмотренных нами ЭКГ признаков не определяется. Единственным свидетельством имеющегося заднебазального инфаркта является признак + RV 1 V 2, который понимается как увеличение амплитуды зубца R более 1,5 mV в правых грудных отведениях.
3. ЭКГ признаки инфаркта при блокаде ножки пучка Гиса
Особая трудность диагностики инфаркта миокарда возникает в случае имеющей место сопутствующей блокады левой ножки пучка Гиса. В этом случае синусовый импульс возбуждает левый желудочек, продвигаясь не по проводящей системе желудочков, а иными путями.
Поэтому прямых, знакомых нам признаков инфаркта миокарда зарегистрировать на ЭКГ ленте не удается. Однако есть несколько косвенных признаков, указывающих на наличие переднего инфаркта миокарда левого желудочка;
а) Появление зубца Q в левых грудных отведениях V 5 и V 6.
При блокаде левой ножки пучка Гиса вектор возбуждения левого желудочка направлен на регистрирующие электроды V 5 и V 6, и в этой связи зубца Q в левых грудных отведениях не бывает. Его появление при блокаде означает наличие некроза передней стенки левого желудочка.
б) Отсутствие прироста зубца R от отведения VI к V 4.
Для блокады левой ножки пучка Гиса характерно постепенное увеличение амплитуды зубца R при последовательном сравнении ее в грудных отведениях VI — V 2- V 3- V 4- — V 5- V 6. При переднем инфаркте левого желудочка динамики прироста зубца R не наблюдается.
в) Наличие положительного зубца T в V 5 и V 6.
Одним из ЭКГ признаков блокады левой ножки пучка Гиса является дискордантность основного зубца желудочкового комплекса QRS и зубца T. В отведениях V 5 и V 6 основным зубцом комплекса QRS является зубец R. следовательно, зубец T при блокаде левой ножки будет всегда отрицательным. Его позитивность указывает на наличие переднего инфаркта при блокаде левой ножки пучка Гиса.
4. Острейшая стадия инфаркта миокарда
Ряд исследователей выделяют в развитии инфаркта миокарда острейшую стадию, считая ее временным интервалом от 1-3 мин до 1-3 ч.
В связи с редкостью регистрации ЭКГ в эти сроки развития инфаркта миокарда нет единого мнения об электрокардиографических критериях, но считают, что первыми вовлекаются в процесс субэндокардиальные слои. Поэтому логично предположить, что ЭКГ признаком острейшей стадии крупноочаговых инфарктов могут быть признаки субэндокардиальной ишемии или субэндокардиального некроза.
5. Практические советы по анализу ЭКГ при инфаркте
Приведенный в начале главы план изложения темы помимо своего прямого назначения имеет еще и практическую значимость.
Именно в такой последовательности, как изложен план, должна анализироваться электрокардиограмма на предмет диагностики инфаркта миокарда:
Настройтесь на диагностику крупноочагового некроза.
Взяв в руки ЭКГ ленту, ищите ЭКГ признаки инфаркта миокарда, концентрируя внимание только на признаках. Например, первый признак – патологический зубец Q. Внимательно просматривая каждый комплекс в каждом отведении, ищите только зубец Q. Пройдя всю ЭКГ ленту, повторите осмотр, на сей раз со вторым признаком – отсутствие или уменьшение высоты зубца R. И так с каждым признаком.
Найдя эти признаки, определитесь с локализацией инфаркта миокарда. В этом вам помогут сведения, которые изложены в разделе отведения. Не беда, если вам не удалось это сделать максимально точно.
Оцените соотношение высоты зубца R и глубины зубца Q в одном инфарктном комплексе QRS. Этот прием позволит диагностировать трансмуральный или субэпикардиальный инфаркты.
Определите стадию инфаркта по отношению сегмента S -T к изолинии и визуализации отрицательного зубца T.
Если диагностический поиск прошел успешно, сформулируйте электрокардиографический диагноз, опять же следуя предложенному плану, например, трансмуральный переднеперегородочный инфаркт миокарда, подострая стадия.
heal-cardio.ru












