Пленки в горле болезнь. Пленки в горле болезнь
Пленки в горле болезнь - Про паразитов
Как передается хламидиоз и как можно его предотвратить
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день...
Читать далее »
Среди наиболее распространенных венерических заболеваний особенного внимания заслуживает хламидиоз, как он передается и как с ним справиться должен знать любой взрослый человек. Поскольку данный недуг относится к разряду болезней, передающихся половым путем, очень важным является ответ на вопрос, можно ли заразиться хламидиозом иным способом. По заверению врачей, это вполне реально, поскольку существует несколько путей заражения инфекцией. Более того, именно от путей заражения будет зависеть основная клиническая форма недуга.
- Основные пути
- Что способствует заражению
- Опасность
- Профилактические мероприятия
Основные пути
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Способы заражения человека хламидиозом принято делить на несколько групп, в зависимости от того, каким образом бактерия попала в организм. Первую и самую большую группу составляет контактный способ, получивший свое название благодаря передаче инфекции от больного человека к здоровому посредством прямого контакта.
К таким вариантам передачи бактерии относятся:
- Незащищенный половой акт. Чаще всего хламидии проникают в организм женщины или мужчины через слизистую половых органов. Однако далеко не всегда заражение происходит именно таким путем, поскольку в отличие от стальных венерических болезней, способы передачи полового хламидиоза работают для одного человека из четырех. Связано это с низким потенциалом заражения инфекцией. Недуг в этом случае может перетекать в хроническую форму, при этом заболевший может даже не догадываться о своей проблеме.
- Установка внутриматочной спирали или мочевого катетера. Последний вариант наиболее опасен для мужчин. Хламидия, основные пути заражения которой проходят через слизистую половых органов, может появиться в организме в результате не квалифицированных действий врача.
- Проведение аборта. Заражение при такой процедуре также можно отнести к разряду медицинской халатности, когда выскабливание проводится не стерильными инструментами. Хламидии передаются как во время операции, так и после.
- Неполовой контакт. Известны случаи, когда пути передачи хламидии проходили через тесный контакт с больным человеком, причем это было простое рукопожатие. Заражаться таким способом могут представители обоих полов.
Есть еще одна большая группа вариантов заражения, которая отвечает на вопрос, как можно заразиться инфекцией бытовым путем.
Хламидиоз бытовым путем может передаваться через использование личных вещей обихода, к ним относятся:
- Мочалка.
- Полотенце.
- Постельное белье.
- Салфетка.
- Нижнее белье.
- Любые предметы туалета.
Бытовой хламидиоз передается исключительно в случае использования личных предметов человека, в организме которого имеются хламидии. Возможно также заражение через повторное использование воды для умывания.
Инфекционные хламидии могут жить в окружающей среде не более двух суток, однако влажное полотенце может сохранять их жизнь вдвое дольше.
Третья группа включает в себя пути передачи воздушно-капельным путем, при котором в организм поступает хламидиоз. Но как он передается и случаи его передачи в медицинской практике не особо известны и распространены, поскольку заразить им здорового человека может только больной так называемой редкой хламидийной пневмонией. При кашле и чихании выделяется некоторое количество бактерий, которые вместе с воздухом попадают в организм.
Нередко беременные женщины сталкиваются с вопросом, передается ли хламидиоз от будущей матери к ребенку. На самом деле, такой путь передачи существует и представляет собой четвертую группу вариантов заражения, называемую антенатальной. В этом случае имеет место быть так называемое внутриутробное инфицирование, которое происходит еще до момента родов. Хламидии легко проникают через плаценту, заражая ребенка.
Что способствует заражению
Поскольку хламидиоз представляет собой инфекцию с низкими показателями вирулентности, есть смысл говорить о так называемых факторах, которые способствуют заражению.
Далеко не всегда недуг, передающийся столь различными путями, может закрепиться в организме нового носителя.
Обычно этому способствуют следующие моменты:
- Иммунное состояние организма. Если иммунная система человека ослаблена, заражение произойдет в 99% случаев. Особенно распространено это во время половых контактов. Тем не менее, при ослабленном иммунитете хламидиоз может осесть не только на оболочках половых органов, что приведет к атипичной клинической форме недуга.
- Устойчивость бактерии к условиям вокруг. Внешняя среда оказывает огромное влияние на возбудителя, к примеру, во влажной среде инфекция может жить до четырех суток. Особенно это касается ситуаций, связанных с так называемым бытовым хламидиозом. В медицине так же важно, как заражаются их пациенты.
- Виды бактерии. Основной возбудитель венерической болезни далеко не всегда представляет собой единственного в своем роде опасного микроба. Существует несколько десятков подвидов микроорганизмов, схожих с хламидиями. В результате возможные различные нетипичные клинические картины развития болезни.
Опасность
Помимо путей заражения хламидиозом, следует также понимать всю опасность, которую несут в себе данная инфекция в случае отсутствия адекватного лечения. Главная опасность этой инфекции заключается в существовании различных возбудителей, каждый из которых в итоге составляет свою определенную клиническую картину недуга.
В медицине принято обозначение хламидий по виду, в зависимости от их типа, латинскими буквами. К примеру, хламидии типа K и D поражают половые органы, а 1-3 ведет к развитию тропического заболевания. Кроме того, некоторые мутирующие модификации хламидий вызывают трахому, представляющую собой достаточно серьезный недуг.
Особенную опасность представляют собой возможные последствия, которые нередко появляются в организме после перенесенной болезни.
Среди наиболее распространенных вариантов осложнений после перенесенного хламидиоза принято выделять следующие:
- Сужение канала мочеиспускания. Его образование возможно исключительно после рубцовых изменений в организме. Лечить такое явление можно исключительно оперативным вмешательством.
- У мужчин осложненный хламидиоз часто вызывает хронический простатит.
- Болезнь Рейтера. Представляет собой синдром, при котором появляются три ярко выраженных симптома – конъюнктивит, артрит и уретрит.
- У женщин вовремя не пролеченный хламидиоз вызывает эндометриоз матки, представляющий собой истончение стенок слизистой. Слишком тонкий эндометрий ведет к постоянным воспалительным процессам и бесплодию.
- Хламидии часто провоцируют возникновение спаек и рубцов на шейке матки, ведущие в дальнейшем к опасности внематочной беременности.
- Сальпингит, сальпингоофорит.
- Хламидиоз во время беременности, даже если он был пролечен, может вызывать выкидыш или преждевременные роды на ранних сроках. Кроме того, инфекция легко передается от матери к ребенку, что влечет за собой патологические развития плода, либо заражение во время родов.
Профилактические мероприятия
Предупредить заражения хламидиозом можно, учитывая пути его попадания в организм. Тем не менее, даже грамотно выстроенная профилактическая система не даст в полной мере стопроцентной гарантии защиты.
Ниже приведены самые доступные меры профилактики данного недуга:
- Снижение количества половых партеров. В идеале, если партнер будет один и постоянный. Кроме того, следует избегать случайных связей.
- Применение презерватива в случае наличия нескольких половых партнеров, а также при случайной связи. Такое средство защиты дает стопроцентную гарантию от полового хламидиоза.
- Использование только индивидуальных средств гигиены, соблюдение гигиенических норм является важным моментом.
- В случае подозрения на хламидиоз сразу же приступать к лечению, поскольку запущенные его формы лечатся сложнее и приводят к нежелательным последствиям.
- Нижнее белье следует тщательно стирать и хорошо отутюживать. Высокая температура убивает любую инфекцию, независимо от ее природы.
- Регулярно проверяться на наличие инфекций, передающихся половым путем. Достаточно сдавать анализы на бактерии такого типа раз в год.
Таким образом, существует несколько вариантов путей заражения хламидиоза, а главная опасность недуга заключается в том, что часто он протекает без симптомов. Вовремя непролеченный хламидиоз способствует образованию осложнений.
Заболевание стафилококк у взрослых людей что это такое?
Заболевания, которые провоцируют бактерии относятся к особой категории. Связано это с условно-патогенной природой стафилококка.
Микроорганизмы этого типа всё время присутствуют в организме человека. В периоды спада иммунной защиты они активизируются и вызывают различные патологии.
Каждому важно знать о стафилококке: что это за болезнь у взрослых, ее симптомы и лечение, чтобы предотвратить необратимые последствия для здоровья.
Характеристика заболевания
Стафилококк что это за болезнь у взрослых? Стафилококковая инфекция развивается в организме из-за инфицирования человека болезнетворными штампами микроорганизма или при их попадании в те органы, где его наличие недопустимо.
Важно! Эти бактерии очень устойчивы к воздействию внешней среды. Они сохраняют свою способность к жизни на протяжении шести месяцев даже в сухом или замороженном виде.
В процессе своего существования эти микроорганизмы выделяют экзотоксины и энтеротоксины. Первый вид токсинов воздействует на дерму и лейкоциты, второй – на пищеварительную систему.
Еще одним продуктом жизнедеятельности стафилококков являются специфические вещества, подавляющие иммунную защиту организма. В результате бактерии довольно активно размножаются.
На сегодняшний день около сорока процентов населения Земли заражены стафилококками того или иного вида.
Стафилококк у взрослых может спровоцировать развитие патологий практически в любой из систем организма. Поражение может затронуть дерму и подкожную клетчатку, внутренние органы, нервную ткань, мозг и сердце.
В природе выделено около двадцати семи разных штампов бактерий этого вида. Они отличаются друг от друга действием, оказываемым на организм и местами локализации в нём.
Самыми опасными для человека считаются:
- золотистый – вызывает развитие инфекций как у детей, так и у взрослых почти в любом органе или системе организма, является самым опасным;
- эпидермальный – наибольшую опасность представляет для недоношенных малышей, людей со слабой защитой иммунитета, и пациентов с онкологией;
- сапрофитный – провоцирует инфекции мочеполовых путей.
Имеются следующие пути попадания инфекции в организм человека:
- контактный – передача микробов от одного человека другому во время телесных контактов и использовании общих вещей и предметов гигиены;
- воздушно—капельный – больной человек может заразить здорового при кашле или чихании;
- пищевой – инфицирование возможно при употреблении заражённых продуктов в пищу;
- при контакте с медицинскими работниками – они являются носителями болезнетворного стафилококка. Инфицирование этим путём несет наибольшую опасность, потому как эти типы микроорганизмов обладают большой устойчивостью к препаратам.
При инфицировании на течение заболевания в организме оказывают влияние следующие факторы:
- снижение уровня естественной защиты организма;
- приём пациентом сильнодействующих лекарств и иммунодепрессантов;
- наличие в организме заболеваний в хронической фазе;
- наличие проблем с щитовидной железой;
- присутствие в жизни постоянных стрессовых ситуаций;
- плохая экологическая обстановка.
Особо тяжко переносят инфекции, спровоцированные стафилококками дети до года и раннего возраста и люди старшего возраста.
Важно! После заболевания иммунитет к этим микроорганизмам нестойкий. За жизнь можно несколько раз заразиться этими инфекциями. Специальных мер по иммунизации людей от этого вида бактерий нет.
Клиническая картина стафилококка
Клинические проявления инфекции будут обуславливаться местом локализации микроорганизмов, их конкретного подвида и агрессивности.
Стафилококк взрослых фото может задевать почти все системы и ткани организма, вызывая симптомы заболеваний локального или общего характера.
Поражение кожного покрова
Пиодермия – при поражении устьев волосяных луковиц, образуются гнойники. Выделяются три стадии заболевания. При небольших поражениях образуются фолликулиты.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
При поражении более глубоких слоёв дермы – фурункулы. Если затрагивается подкожная клетчатка, то речь идёт о карбункулах. Местами локализации воспалений являются шея, ягодицы, бедра, лицо.
Болезнь Риттера (синдром «ошпаренной» кожи) – при попадании инфекции в организм ребёнка до года на кожных покровах появляется краснота и начинается отслаивание пластов кожи.
Пузырчатка – из-за воздействия выделяемых бактериями токсинов появляются пузыри больших размеров, наполненные серозной жидкостью.
Флегмона и абсцесс – гнойные воспаления развиваются в глубоких слоях дермы. Абсцесс выражается капсулой, которая наполнена гнойным веществом. Флегмон же характеризуется растеканием гноя между тканями.
Воздействие на лёгкие
При попадании бактерий развивается пневмония. Она довольно тяжело протекает, вызывает большое поражение лёгочных тканей.
У человека наблюдается ярко проявляющаяся интоксикация организма, болевые ощущения в области груди. В самих лёгких формируются в большом количестве очаги с гноем, перерастающие в абсцессы.
Этот тип микроорганизмов не боится большого количества антибиотиков и зачастую приводит к смерти больного.
Поражения мозга
Проникая из очагов первичного поражения в голову, бактерии вызывают абсцессы и гнойный менингит.
Это довольно тяжёлые и критические осложнения. От них тяжело избавиться. Полностью они не исчезают, а оставляют после себя пожизненные последствия, которые часто делают человека инвалидом.
Симптоматика инфекций ярко выражена болями в голове, лихорадкой, рвотой и тошнотой, симптомами неврологического характера.
Поражения костной ткани
При воздействии на костные ткани микроорганизмы провоцируют развитие остеомиелитов.
Начинается разрушение всех слоёв костей, у пациента возникают переломы, болевые ощущения в местах поражения. При поражении суставов возникают артриты гнойного характера.
Поражение верхних дыхательных путей
Ангина сопровождается болью в горле, налетом белого цвета на миндалинах.
Ринит характеризуется насморком и заложенностью носа.
Фарингит вызывает болевые ощущения во время глотания, постоянное першение, красноту зева и сухой кашель.
Воздействие на сердце
Проникая в сердечную мышцу эти микроорганизмы вызывают эндокардит.
Воспалительный процесс в оболочках сердечной мышцы характеризуется повышением температуры тела до сорока градусов по Цельсию, возникновением шумов в сердце, снижением массы тела.
Поражение пищеварительного тракта
Гастроэнтерит – воспалительный процесс в желудке или в тонкой кишке. Энтероколит – воспаление в толстом или тонком кишечнике.
Больной ощущает боль в животе, вздутие, диарею, рвоту и тошноту.
Воздействие на мочеполовые пути
Развивается воспаление мочевого пузыря или почек. Больного беспокоят частые позывы к мочеиспусканию, в процессе испускания мочи возникают болевые ощущения, боли в спине.
Важно! При особо агрессивном воздействии бактерий может развиться стафилококковый сепсис, который поражает все органы и системы одновременно.
В чем опасность для человека
Заболевание стафилококк у взрослых несет серьёзную опасность для здоровья человека. Если вовремя не обнаружить и не провести качественную терапию, то возможно возникновение следующих проблем:
- инфекция спровоцирует рецидив имеющихся в хронической фазе болезней дыхательной системы, пищеварительного тракта, сахарного диабета, ревматоидного артрита;
- инфекция будет способствовать попаданию в организм других видов болезнетворных бактерий таких как стрептококк или пневмококк;
- на фоне этой инфекции может произойти заражение крови.
Как избавиться от стафилококковой инфекции
Терапия заболеваний, вызванных стафилококками, проводится индивидуально при учете формы инфекции и её тяжести.
Так локализованная форма лёгкой и средней степени лечится пациентом дома самостоятельно. Если же у пациента диагностируется генерализованная форма или тяжёлая форма локализованной инфекции, то его немедленно госпитализируют.
Комплекс терапевтических мер включает в себя:
- приём антибактериальных препаратов;
- приём иммуноповышающих средств;
- местную терапию очагов заражения;
- в случае необходимости проводят хирургическое лечение.
В основе терапии лежит оказываемое сопротивление микроорганизмам и меры по устранению продуктов их жизненной деятельности.
Действенным способом лечения выступает терапия фагами – это специальные вирусы, которые выборочно убивают именно бактерии стафилококка.
При гнойных ранах и абсцессах применяют вскрытие очагов гноя хирургическим путём и далее проводят промывание раны антибактериальными составами.
Важно! Для лечения стафилококковых инфекций применяются современные антибиотики новых поколений. Потому как эти микроорганизмы нечувствительны к обычным препаратам.
Обязательно в период лечения принимать препараты повышающие иммунную защиту организма, комплексы витаминов. Больной должен в больших количествах употреблять тёплую жидкость.
Резюме
Стафилококковые инфекции чрезвычайно опасны для здоровья людей, потому как они способны вызвать серьёзные осложнения. Проводить лечение инфекций этого вида надо под наблюдением специалиста.
Полностью избавится от присутствия стафилококков в организме невозможно. Они являются частью условно-патогенной микрофлоры человека. Малые их количества не наносят никакого вреда.
Важно вовремя начать верное лечение, чтобы не допустить приспособления микробов к определённым видам медикаментов.
ureaplazmoz.lechenie-parazitov.ru
ДИФТЕРИЯ - Книги - Доктор Комаровский
Даже когда рот закрыт, вопрос остается открытым.
С. Е. Лец
Заражаются дифтерией воздушно-капельным путем. Дифтерийная палочка вызывает воспалительный процесс, который чаще всего (более 90% всех случаев дифтерии) локализуется в зеве[1].
Начинается болезнь с недомогания, повышения температуры, болей в горле. Вот тут-то и проявляется особая «подлость» дифтерийного токсина — поражая нервные окончания, он, во-первых, вызывает состояние, похожее на местную анестезию (т. е. вроде бы горло болит, но не очень-то и сильно), а во-вторых, воздействие экзотоксина на организм не сопровождается значительным повышением температуры (выше 38 °С — довольно редко[2]. Таким образом, начало дифтерии очень часто имитирует не просто обычное ОРЗ, а как бы легкое ОРЗ: и температура тела невысокая, и горло болит не сильно, и даже насморка нет (кстати, отсутствие насморка — один из наиболее типичных симптомов дифтерии). Все это и приводит к тому, что диагностировать болезнь в первые сутки после ее начала, как правило, никому не удается. Но уже на второй день в горле (обычно на миндалинах) начинают появляться налеты. Сначала они тонкие и светлые — как паутина, но постепенно сереют и становятся плотными, образуя пленки (по-латыни пленка — «diftera», отсюда и название болезни).
Нетрудно себе представить, насколько тяжело будет протекать болезнь, если пленки будут образовываться не на миндалинах, а в гортани. Поражение гортани сопровождается развитием дифтерийного крупа[3], который, в отличие от крупа вирусного, характеризуется:
- медленным развитием симптомов и постепенным нарастанием тяжести состояния;
- очень выраженными изменениями голоса;
- отсутствием проявлений ОРВИ — насморка, высокой температуры тела.
Что необходимо знать:
- Изменения в горле (воспаление, дифтерийные пленки, боль) представляют собой лишь временные трудности, которые, рано или поздно, но проходят сами по себе, даже без лечения. Однако токсин, который выделяет размножающийся микроб, очень быстро всасывается в кровь и оседает в сердце, почках и нервных стволах, вызывая специфические осложнения дифтерии (соответственно миокардит, нефроз, полиневрит). Следует знать, что именно осложнения чаще всего определяют тяжесть болезни и, как это ни печально, иногда становятся причиной смерти.
- Противодифтерийная сыворотка может нейтрализовать только тот токсин, который циркулирует в крови, но совершенно не влияет на уже «связавшийся» с клетками сердца, почек, нервной системы. Приведенная информация логично объясняет тот факт, что успех лечения дифтерии зависит, прежде всего, от того, в какие сроки от начала заболевания введена сыворотка. Если, например, сыворотка вводится на пятый день болезни, а не на второй, вероятность очень серьезных последствий и даже гибели человека повышается в 20 раз! Отсюда следует, что благоразумные родители ни при каких обстоятельствах не должны проявлять особой смелости, и при любых (!) болях в горле, любых изменениях голоса, любом затруднении дыхания обязаны показать ребенка врачу. Нельзя забывать и о том, что дифтерия в настоящее время встречается не так уж часто — многие врачи ее просто никогда в глаза не видели. Поэтому если вашего участкового педиатра одолевают сомнения в диагнозе, которые могут быть вполне закономерными, то не следует игнорировать направление в стационар — не та это болезнь, дифтерия, чтобы рисковать.
- Как уже вполне понятно, единственно реальным способом профилактики являются прививки. Дифтерийный анатоксин входит в состав знаменитой вакцины АКДС (против коклюша, дифтерии и столбняка). Стопроцентной гарантии не заболеть вакцина не дает, но практически полностью исключает возможность развития тяжелых форм дифтерии.
- Легкие формы дифтерии достаточно трудны для диагностики, даже для очень опытного инфекциониста. Именно поэтому абсолютно всем больным с любой ангиной, с любым крупом медицинские работники в обязательном порядке берут из зева мазки. Выделить в этих мазках дифтерийную палочку совсем не трудно, а в связи с массовыми исследованиями нередко возникают две довольно типичные ситуации.
- У ребенка заболело горло, на второй день болезни родители вызвали педиатра, который поставил диагноз «ангина», назначил лечение и взял мазок. Через 3—4 дня состояние ребенка просто замечательное, он хорошо себя чувствует, ни на что не жалуется. И на фоне этого благополучия раздается звонок в дверь, появляется педиатр и траурным голосом сообщает родителям «радостное» известие — в мазке обнаружена дифтерийная палочка. Описанная ситуация в подавляющем большинстве случаев свидетельствует о том, что ребенок, скорее всего, правильно привитой, перенес легкую форму дифтерии. Введение противодифтерийной сыворотки при таких формах совсем не обязательно, а обязательно следующее: во-первых, тщательное наблюдение в течение 10—20 дней, для того чтобы своевременно выявить и пролечить возможные осложнения со стороны сердца, почек или нервной системы, и во-вторых, необходимо лечение антибиотиками, для того чтобы погубить дифтерийную палочку. И первое, и второе желательно делать в больнице, хотя бы потому, что наиболее эффективным способом профилактики осложнений является соблюдение строго постельного режима.
- После того, как кому-нибудь врачи поставят диагноз «дифтерия», начнут активно работать санитарные службы — обследовать (брать мазки) у всех, кто контактировал с заболевшим, а это могут быть сотни людей — весь подъезд, весь класс, весь детский сад и т. д. Даром такая работа не проходит: на одного заболевшего дифтерией, как правило, обнаруживается 5—10 абсолютно (!) здоровых людей, у которых в горле или в носу «живет» дифтерийная палочка. Что же это за люди и почему они дифтерией не заболели? Дело том, что у правильно привитого человека, будь то взрослый или ребенок, в крови имеется достаточное количество антител, предохраняющих его от болезни: дифтерийная палочка в горле живет, но токсин, который она вырабатывает, своевременно нейтрализуется и болезни не возникает. Таких людей, абсолютно здоровых, но с бактерией в горле, называют носителями дифтерийной палочки. Именно носители, сами того не ведая, разносят инфекцию, подвергая постоянной угрозе тех, кто с ними контактирует. И именно поэтому носителей лечат и нередко изолируют в инфекционную больницу. Это как раз тот случай, когда человек страдает не ради себя, а ради общества. Но деваться тут некуда — все равно с этой палочкой ни вас, ни вашего ребенка никуда не пустят — ни в детский сад, ни в школу, ни на работу.
Как лечат дифтерию?
Прежде всего, разумеется, вводят сыворотку. Обязательно назначают антибиотики (чаще всего обычный эритромицин) — чем быстрее будет погублена дифтерийная палочка, тем меньше она успеет выработать токсина это, во-первых, и во-вторых, именно антибиотики делают больного дифтерией и носителей дифтерийной полочки безопасными для окружающих.
При дифтерийном крупе, если больной не в состоянии сам откашлять пленки, их убирают — под наркозом, с помощью специального прибора осматривают гортань и щипцами или электроотсосом удаляют пленки. В тяжелых случая приходится делать интубацию или трахеостомию[4].
При развитии осложнений способов помочь больному имеется множество, но, к сожалению, эффективность этой помощи оставляет желать лучшего. Лечить приходится довольно долго (несколько месяцев), однако утешает тот факт, что дифтерийные осложнения редко оставляют пожизненные следы — т. е. если уж дело пошло на поправку, выздоровление будет полным, без особых последствий и инвалидностей.
[1] Помимо дифтерии зева, встречаются и более редкие формы болезни — дифтерия носа, дифтерия глаза, дифтерия половых органов. Редкие формы обычно протекают легче, чем классическая дифтерия зева. Особый случай — дифтерия гортани, но об этом подробнее в тексте.
[2] Эта особенность — отсутствие высокой температуры тела — является общей для всех экзотоксических инфекций — и для дифтерии, и для ботулизма, и для столбняка. Но если уж температура тела повысилась до высоких цифр (39 °С и выше), то это однозначно свидетельствует о значительной тяжести заболевания.
[3] Дифтерийный круп еще называют «истинным крупом», а круп при ОРВИ — «ложным крупом».
[4] Интубация — введение в гортань и трахею (через рот или через нос) специальной гибкой пластиковой трубки, через которую больной будет дышать. Трахеостомия — название операции. «Почти» то же самое, что интубация, только трубка, естественно, значительно более короткая, вводится непосредственно в трахею, после того, как будет произведен разрез на шее.
опубликовано 24/02/2010 17:29
www.komarovskiy.net
Пленки в горле болезнь - Все про паразитов
Содержание статьи
В горле у человека паразиты
- 1 Как глисты попадают в горло и их разновидности
- 1.1 Черви аскариды
- 1.2 Паразиты острицы
- 1.3 Власоглава
- 1.4 Лентец широкий
- 1.5 Оральная трихомонада в горле и на миндалинах
- 2 Основные симптомы появления в организме паразитов
- 3 Диагностика паразитов
- 4 Методы лечения глистов
- 5 Профилактика глистов и паразитов
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день...
Читать далее »
Гельминты — одни из самых распространенных паразитов, существующих на планете. Многие люди считают, что живут некоторые паразиты в миндалинах, а также в других органах, не только в кишечнике. При гельминтах возникают различные реакции организма, свойственные другим болезням, поэтому довольно часто их путают. Какие же виды паразитов попадают в организм через горло?

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Как глисты попадают в горло и их разновидности
Основная часть паразитов обустраивается в органах пищеварения. Чаще всего личинки глистов попадают в организм через ротовую полость. При этом паразиты в горле долго не находятся, поэтому дальше оказываются в ЖКТ. Одни виды остаются в кишечнике, однако есть и те, которые проникают в глаза, мозги, сердце. Гельминты способны провоцировать весьма серьезные болезни. Самые распространенные, которые чаще всего попадают в горло с едой — это круглые глисты. К ним относятся: аскариды, острицы, власоглавы.
Вернуться к оглавлению
Черви аскариды
Немытые фрукты и овощи — источник аскарид.
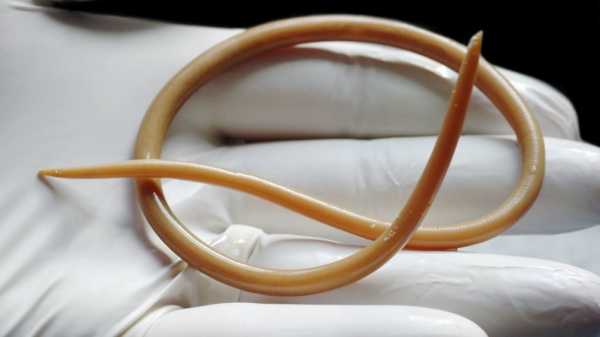
Черви аскариды имеют достаточно большие размеры, от 25 до 40 см. Они способны поселиться в любом органе: в печени, кишечнике, в легких. Яйца паразитов могут оказаться в горле вместе с пищей, далее попадают в желудок, а потом в кишечник. После этого яйца становятся личинками и проникают в кровоток, проделывая маленькие отверстия в кишечнике. По кровотоку они попадают в легкие, прогрызают бронхи и после этого оказываются в горле. После этого человек глотает паразита и он оказывается в кишечнике. Эти гельминты живут в органах до двух месяцев, после чего они погибают. Заражение этими глистами осуществляется через употребление немытых фруктов и овощей.
Вернуться к оглавлению
Паразиты острицы
Паразиты острицы имеют маленькие размеры, обычно до 10 см. При заболевании одного человека заражение произойдет со всеми, кто находится рядом с зараженным, поскольку яйца паразиты откладывают на коже возле ануса, а они, в свою очередь, остаются на всем, чего касался заряженный. Чаще всего это постельное белье, пальцы, ночная одежда. Далее они распространяются на все бытовые поверхности. Также переносчиком яиц глистов бывает шерсть домашних животных, при этом сами они не подвержены риску заражения. Эти черви живут до 13 недель.
Вернуться к оглавлению
Власоглава
 Власоглава обычно имеет небольшие размеры, 4−5 см. Заболевание происходит через глотание яиц паразитов, а вылупление происходит в тонкой кишке, далее он двигается в толстую кишку, устраиваясь в слизистой оболочке. Этот вид червей способен прожить в организме человека до 5 лет. Заразиться возможно, если не вымыть тщательно руки, через плохо обработанные овощи и фрукты.
Власоглава обычно имеет небольшие размеры, 4−5 см. Заболевание происходит через глотание яиц паразитов, а вылупление происходит в тонкой кишке, далее он двигается в толстую кишку, устраиваясь в слизистой оболочке. Этот вид червей способен прожить в организме человека до 5 лет. Заразиться возможно, если не вымыть тщательно руки, через плохо обработанные овощи и фрукты.
Вернуться к оглавлению
Лентец широкий
Лентец широкий — представитель из распространенного вида ленточного червя. Его размеры достигают 10 метров, а продолжительность жизни — около 25 лет. Заразиться данным видом паразита можно через плохо обработанную рыбу. Этот вид глистов — самый длинный ленточный червь, которого можно встретить в организме человека.
Вернуться к оглавлению
Оральная трихомонада в горле и на миндалинах
Не менее распространенным паразитом является оральный вид трихомонад — инфекционное заболевание, вызываемое простейшей трихомонадой. Появляется она в горле: на миндалинах, в мокроте, в карманах десен, а также в крови и легких. Как следствие этой болезни возможно развитие кариеса, пародонтита. Конкретных и четких симптомов оральный трихомоноз не имеет. Болезнь обычно дает о себе знать наличием гнойных выделений из десен и налета. Однако данное заболевание на данный момент недостаточно изучено, и не все признаки его появления известны.
Вернуться к оглавлению
Основные симптомы появления в организме паразитов
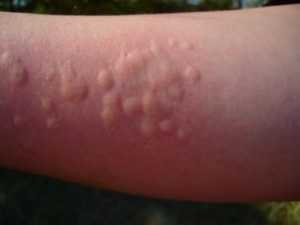 Крапивница может быть сигналом организма об присутствии гельминтов.
Крапивница может быть сигналом организма об присутствии гельминтов.
К основным признакам наличия гельминтов в организме относятся:
- Расстройства в желудочно-кишечном тракте. Может быть понос или же запор, а также вздутие живота.
- Аллергия, высыпания на коже. Можно обнаружить экзему, сыпь, крапивницу.
- Заметное изменение веса — потеря веса может быть даже при большом аппетите.
- Расстройство центральной нервной системы — тревога, усталость, страх, депрессия, нарушение сна. Скрежет зубами ночью также можно отнести к признакам глистов в организме.
- Снижение иммунитета и общая слабость.
Однако при длительном нахождении глистов в организме существует вероятность, что они доберутся к дыхательным путям. При этом, скорее всего, появятся следующие симптомы: насморк, кашель, сильные боли в горле, а в некоторых случаях астма или пневмония. В очень редких случаях некоторые виды паразитов вообще себя не проявляют либо же характерная реакция организма последует с большой задержкой.
Вернуться к оглавлению
Диагностика паразитов
Лучший способ диагностировать наличие гельминтов в организме и поставить правильный диагноз — это обследование. Общеизвестный способ — анализ кала. Однако такой метод не всегда показывает наличие паразитов, если они находятся в других органах, помимо кишечника. Поэтому лучше проводить серологическое исследование крови на наличие антигенов к разным видам паразитов. Это обследование дает более правильный результат. Проверять горло в этих целях бессмысленно.
Самодиагностика паразитов часто приводит к неправильным результатам, поэтому если вы обнаружили у себя симптомы гельминтоза, правильнее будет обратиться к врачу.
Вернуться к оглавлению
Методы лечения глистов
Поскольку глисты способны выделять токсины, в первую очередь принимают сорбенты для их выведения. Далее рекомендуется принимать медикаменты для уничтожения глистов. После пациентам прописывают ферментные препараты для того, чтобы очистить органы ЖКТ. Ферменты нужны для остановки уничтожения клеток печени, выведения шлаков из организма.
Чеснок с медом очень часто используют от паразитов в домашних условиях.
Также существуют очень популярные народные средства для выведения паразитов:
- Настойка измельченного репчатого лука, которую нужно настоять в кипятке до 12 часов. Принимать натощак на протяжении 4 дней.
- Медово-чесночная смесь. Для нее потребуется 300 г чесночного сока и 500 г меда. Готовить нужно на водяной бане в течение 30 минут.
- Чесночно-молочная микроклизма. Для этого нужно варить одну большую очищенную головку чеснока в одном стакане молока до мягкости. Микроклизму ставить каждый день на протяжении недели.
- Тройчатка — настойка, которая состоит из комплекса пекарской гвоздики, полыни и зеленой кожуры грецкого ореха.
Вернуться к оглавлению
Профилактика глистов и паразитов
Для избежания инвазии паразитами, в том числе через горло, рекомендуется регулярно заниматься простой профилактикой гельминтоза. Для этого не потребуется употребление медикаментозных препаратов, а только придерживание некоторых правил. В первую очередь необходимо соблюдать элементарные правила личной гигиены, не забывать мыть руки после посещения санузла и улицы. Что касается питания, то лучше отдавать предпочтение свежим фруктам и овощам, а такие продукты, как стейки с кровью, слабосоленая и холодного копчения рыба, суши — исключить. Перед употреблением все продукты необходимо тщательно мыть. Если вы отправляетесь в экзотические страны, то воду там рекомендуется пить только ту, которая продается в бутылках.
Кашель от глистов — признаки и лечение
Кашель при глистах – свидетельство миграции паразитов по организму человека с локализацией в легких, бронхах. Основная группа риска – дети дошкольного и младшего школьного возраста. При подозрении на взаимосвязь кашля с глистной инвазией должно быть назначено полноценное, многоступенчатое обследование и адекватное лечение, которое поможет устранить причину болезни, а не ее симптомы.
Распространенное заблуждение
Появление першения в горле, трахее, ощущение дискомфорта в верхних дыхательных путях может быть первым сигналом организма о проникновении непрошеных гостей. При этом возникает сухой, непродуктивный кашель, который принимается, как правило, за один из первых симптомов ОРВИ.

Если при этом температура тела не поднимается выше 37,3, большинство предпочитает лечиться «на ходу», не прибегая к помощи врачей. Одни используют травяные настои и отвары, другие выбирают различные препараты (от сиропов и противовирусных средств до антибиотиков). В большинстве случаев в кабинете врача такие пациенты оказываются, когда становится совсем плохо. Могут ли глисты вызывать кашель? В этом разберется опытный врач, который сразу назначит анализы. По их результатам можно будет установить истинную причину кашля. Первый показатель – это повышенный уровень эозинофилов в крови. Он указывает на аллергическую реакцию организма, которая возникает по разным причинам, в том числе и при глистной инвазии.
Влияние глистов на кашель
Попавшие в бронхи личинки гельминтов создают помехи воздушному потоку. Возникает сухой кашель, хотя таковым он лишь кажется. В реальности наружу выходит неисчислимое количество личинок и яиц. Продуктивный кашель от глистов со сгустками мокроты появляется, когда в тканях сосудов идет воспалительный процесс, вызванный мелкими паразитами. Существует две причины, провоцирующие сокращение легких:
- Механическое воздействие гельминтов на органы дыхания.
- Аллергия, возникающая в ответ на токсины, выделяемые паразитами.
Такая реакция на гельминтов может быть и у взрослых, и у детей. Прием отхаркивающих средств при кашле, вызванном глистами, не вредит здоровью, но и не приносит облегчения. Он может на некоторое время утихнуть, но потом возникает вновь. Чтобы лечение было эффективным, необходимо знать, какие глисты вызывают кашель.
Виды гельминтов
Чаще всего виновниками косвенного признака инвазии становятся аскариды. Объясняется это особенностью жизненного цикла этих паразитов. Для развития в половозрелую особь личинки аскариды мигрируют из кишечника в легкие, вызывая в них воспалительный процесс, сопровождающийся кашлем. При этом вместе с мокротой они попадают в ротовую полость.

Если человек сглатывает откашлянный секрет, в котором содержатся личинки, они попадают в пищеварительный тракт, а оттуда в кишечник, где развиваются во взрослых особей. Кашель может быть спровоцирован и другими видами гельминтов. Например, легочной двуусткой, вызывающей заболевание парагонимоз. Для того, чтобы понять, какие гельминты, вызывающие кашель, наиболее опасны для жизни человека, стоит рассмотреть каждый вид в отдельности.
Для каждого из видов глистов, вызывающих раздражение слизистой дыхательной системы, характерен определенный тип освобождения от мокроты. Он развивается и проявляется в соответствии с формой течения болезни.
Кашель при паразитах классифицируется по определенным критериям. При глистной инвазии обструкция (непроходимость) дыхательных путей может иметь различные признаки. Зависят они от того, какие паразиты вызывают кашель.
Парагонимус Вестермани
Самой опасной для здоровья и жизни человека локализацией паразитических червей является легочная инвазия. Она способна спровоцировать тяжелые заболевания дыхательной системы с серьезными осложнениями вплоть до летального исхода. Основной возбудитель – паразитирующая в легких трематода Paragonimus westermani, которая вызывает болезнь парагонимоз. Сосальщик прикрепляется к стенкам органов дыхания и постепенно разрушает их. На пораженных очагах возникают воспалительные процессы, приводящие к атрофии легочной ткани. Первоначальный симптом – кашель с мокротой. Позже, по мере роста и развития паразита (при отсутствии лечения), в секрете появляются фрагменты крови.
Аскариды
При аскаридозе покашливание почти всегда возникает в момент проникновения личинок паразита в легкие. Происходит это, если у инвазированного человека понижен иммунитет. Чаще заболевание встречается у детей и переносится ими намного тяжелее, чем взрослыми. С течением времени меняется характер кашля: вначале он сухой, приступообразный, затем появляется мокрота. Чуть позже в откашливаемом секрете могут наблюдаться примеси крови. У детей интоксикация продуктами жизнедеятельности этих паразитов может сопровождаться цианозом (посинение губ) и гипоксией, возникающей вследствие дыхательной недостаточности.
Токсокары (собачьи аскариды)
Эта разновидность гельминта является возбудителем токсокароза. Болезни подвержены люди любого возраста. Размножаются собачьи аскариды весьма активно, скапливаясь в основном в трахее, бронхах, и легких. При токсокарозе возникает не только кашель, но и другие симптомы присутствия глистов:
- Дыхание с выраженным присвистом.
- Приступы сильного кашля, нередко заканчивающегося рвотой.
- Лихорадка.
- Аллергия (кашель, насморк, сыпь).
Заражение происходит от домашней или бродячей собаки. Особая группа риска – дети, не наученные соблюдению правил личной гигиены. Болезнь у них протекает очень тяжело, поэтому, чтобы избежать серьезных осложнений, при первых же подозрениях на токсокароз необходима срочная госпитализация.
Могут ли глисты поселиться в носоглотке?
Мигрируя с кровотоком, гельминты могут оказаться в любом органе. Нередко случается, что при кашле или чихании, вызванном аллергической реакцией на токсины, глисты оказываются в носу. Обнаружить их там довольно сложно, а дискомфорт, причиняемый пациенту непрошеными гостями, по ошибке трактуется как ЛОР-заболевание. В таких случаях назначенное лечение приносит лишь временное облегчение.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Паразиты в носу человека продолжают жить, размножаться и питаться слизистой носоглотки. Разрушая ее, глисты могут вызывать сильную отечность, а болезнь принимает хронический характер. Чаще всего в носу встречаются острицы и аскариды. Паразитируя в носоглотке, глисты откладывают яйца в гайморовых пазухах. Когда там происходит перенаселение, гельминты могут выходить наружу через ноздри при сморкании или чихании. Самое опасное осложнение при локализации червей в носу – это возможность их проникновения в мозг во время очередной миграции в поисках питательной среды. Основные симптомы присутствия гельминтов в носу:
- Мигрирующие головные боли.
- Частые позывы на чихание.
- Ощущение заложенности носа.
- Першение и боль в носоглотке.
Также, живя и размножаясь в носу, глисты провоцируют кашель.
При некоторых заболеваниях горла возникает ощущение присутствия инородного тела. Многих пациентов волнует вопрос, может ли быть так, что там поселились гельминты и присосались к стенке гортани.
Паразитологи утверждают, что глисты в горле человека жить не могут, поскольку там нет подходящих условий.
Гортань для гельминтов – своего рода транзитный пункт. Через горло яйца паразитов проходят во время проглатывания человеком обсемененных продуктов питания. Тем же путем в организм попадают личинки некоторых видов глистов, содержащиеся в плохо прожаренном мясе или рыбе. Также паразиты в горле могут оказаться вместе с мокротой при кашле. Задержаться тут они не смогут и либо попадают в пищеварительный тракт при сглатывании, либо с мокротой – во внешнюю среду.

Любое заболевание лучше предупредить, чем лечить. Это утверждение особенно актуально в отношении паразитов у человека, симптомы которых очень часто совпадают с другими болезнями и не принимаются за глистов. Тем не менее, даже при тщательном соблюдении всех правил гигиены невозможно оградить себя от всех видов гельминтозов. Но большинство из них успешно лечится, если вовремя поставлен правильный диагноз. Поэтому не стоит относиться к паразитам легкомысленно. Врачи настоятельно рекомендуют регулярно проходить полноценные обследования и проводить профилактику от паразитов.
Ангина (тонзиллит), вызванная стафилококком
Стафилококковый тонзиллит – одна из наиболее тяжелых форм ангины, которая требует длительного лечения. Болезнь чревата различными осложнениями.
Выявить патологию поможет тщательная диагностика, после чего потребуется курс антибактериальной терапии, усилить действие медикаментов помогут средства нетрадиционной медицины.

Причины стафилококкового тонзиллита
Существует много различных штаммов стафилококка, но причиной развития бактериальной ангины, ринита, синусита и других заболеваний органов дыхательной системы является только золотистый стафилококк. Инфекции эти заразные, передаются воздушно-капельным путем.
Микроб относится к условно-патогенным микроорганизмам, поэтому его присутствие не всегда означает болезнь, но существуют определенные провоцирующие факторы, которые способствуют активному росту бактерий, что и приводит к возникновению воспалительных процессов миндалин.
Почему возникает стафилококковая ангина:
- ослабленный иммунитет – недавняя простуда, грипп, оперативное вмешательство;
- стрессы, усталость, хроническое недосыпание;
- контакт с носителем инфекции;
- курение;
- кариес, заболевания десен;
- длительный прием антибактериальных препаратов;
- переохлаждение, вдыхание холодного, загрязненного воздуха;
- аутоиммунные патологии, сахарный диабет;
- злоупотребление диетами, на фоне которых развивается авитаминоз, дефицит аминокислот, минералов.
к оглавлению ↑
Симптомы заболевания
При поражении миндалин золотистым стафилококком возникает ряд характерных признаков, которые проявляются обычно через 24–48 часов после заражения, сохраняются на протяжении 5–8 суток.
Признаки стафилококкового тонзиллита:
- резкое повышение температуры до 38,5 и более градуса, озноб, лихорадка, сильная головная боль, у детей могут возникнуть судороги нижних конечностей;
- слизистая оболочка нёба, миндалин и язычка становится ярко-красной;
- быстро увеличиваются в размерах подчелюстные лимфатические узлы, при легком надавливании на них возникает сильная, резкая боль;
- на поверхности гланд появляется налет белого или желтого цвета, в лакунах скапливаются гнойные бляшки, которые попадают в ротовую полость при откашливании, после полоскания горла;
- на слизистой миндалин появляются пузырьки, которые заполнены гноем;
- сильная боль при глотании;
- неприятный, гнилостный запах изо рта;
- кожа становится бледной.
к оглавлению ↑
Стафилококковая ангина у детей
Золотистый стафилококк поражает детей чаще, нежели взрослых – это связано с несовершенной иммунной системой ребенка, частыми близкими контактами с носителями инфекции.
Ангина и другие стафилококковые инфекции поражают детей преимущественно в возрасте 5–15 лет, заболевания протекают в тяжелой форме, часто сопровождаются осложнениями, часто ребенку требуется госпитализация.
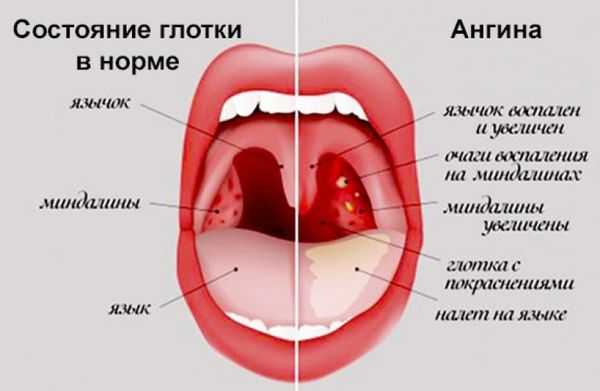
Симптомы стафилококкового тонзиллита у детей:
- вялость, слабость, беспокойство, резкое повышение температуры, иногда даже до 40 градусов, потеря или спутанность сознания;
- рвота, диарея;
- конъюнктивит;
- появление серой пленки, которая полностью покрывает миндалины – удалять ее самостоятельно категорически запрещено, чтобы не спровоцировать распространение инфекции по всему организму;
- слизистая горла сильно воспаляется, отекает;
- миндалины становятся рыхлыми и бугристыми, на их поверхности появляется много язв и гнойников;
- сильная боль в горле, которая отдает в ухо, шею, височную область.
к оглавлению ↑
Диагностика стафилококкового тонзиллита
По внешним признакам невозможно определить, что ангина вызвана именно стафилококками, поскольку практически все формы тонзиллита имеют схожую клиническую картину. Только на основании результатов лабораторных исследований можно судить о типе возбудителя патологии.
Опытный врач способен сделать первые выводы о природе тонзиллита по внешнему виду горла:
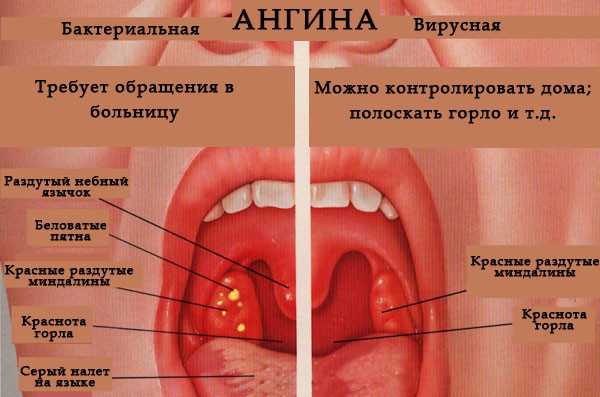
Основные методы диагностики стафилококкового тонзиллита:
- общий и клинический анализ мочи – позволяет обнаружить признаки воспалительного процесса, оценить состояние внутренних органов;
- окрашивание биологического материала по методу Грамма – золотистый стафилококк приобретает синий оттенок;
- бактериальный посев мазка из зева – позволяет определить тип возбудителя стафилококковой инфекции;
- мазок из носа и зева на обнаружение дифтерийной палочки;
- анализ сыворотки крови – проводят для выявления антител к стафилококку;
- ПЦР диагностика – один из наиболее информативных методов обследования при стафилококковом тонзиллите, с его помощью можно определить тип микробов, давность заражения, стадию развития заболевания;
- антибиотикограмма – проводят для определения чувствительности микробов к активным компонентам лекарственных средств;
- иммунограмма – позволяет выявить причину развития иммунодефицита.
Чтобы выявить, насколько стафилококковая инфекция успела поразить другие органы, проводят УЗИ, ЭКГ, рентген.
к оглавлению ↑
Лечение стафилококковой ангины
В терапии стафилококкового тонзиллита применяют антибактериальные препараты, иммуномодуляторы, специфические лекарства, которые уничтожают непосредственно возбудителей заболевания.
Чем лечить стафилококковую ангину:
- Хлорофиллипт – один из лучших антисептиков, в виде спиртовой настойки применяют для полоскания горла, смазывания миндалин.
- Стафилококковый бактериофаг – лекарственное средство, содержит особые вирусы, которые способны уничтожат стафилококки. Препарат применяют для орошения гланд, раствором пропитывают ватные турунды, вставляют их в ноздри – так лекарство равномерно стекает по слизистой.
- Противостафилококковая плазма – средство получают из донорской крови, которую предварительно иммунизировали стафилококковым анатоксином, лекарство водят внутривенно, или используют для орошения носоглотки.
- Человеческий противостафилококковый иммуноглобулин – лекарство биологического происхождения, способствует быстрому восстановлению иммунитета, вводят его внутривенно через капельницу.
Антибактериальные препараты при стафилококковом тонзиллите назначают при сильной интоксикации, обильных гнойных выделениях, признаках некроза тканей. Но золотистый стафилококк устойчив ко многим антибиотикам, быстро вырабатывает иммунитет к активным веществам препарата.
Добиться выраженного терапевтического действия можно, комбинируя два препарата из группы пенициллинов, макролидов, цефалоспоринов в максимально допустимой дозировке, продолжительность лечения – не менее 10 дней.
После устранения острого воспалительного процесса врач может назначить физиопроцедуры – лазеротерапия, облучение ультрафиолетом, электрофорез с антисептиками, СВЧ.
к оглавлению ↑
Можно ли лечить стафилококковый тонзиллит народными средствами
Рецепты нетрадиционной медицины можно использовать в качестве вспомогательного метода терапии – они помогут укрепить иммунитет, устранить воспалительный процесс, но полностью заменять ими медикаменты при лечении стафилококкового тонзиллита нельзя.
Простые рецепты для лечения стафилококкового тонзиллита в домашних условиях:
- Смешать в равных пропорциях измельченные ягоды облепихи и корень лопуха, 15 г смесь заварить 200 мл кипятка, оставить в закрытой посуде на час. Процедить, выпить всю порцию лекарства небольшими глотками, процедуру повторять 2–3 раза в сутки до полного устранения признаков стафилококкового тонзиллита.
- К 200 г клюквы добавить 100 мл жидкого меда, тщательно перемешать, убрать в холодное место на час. Половину лекарства нужно съесть за полчаса до завтрака, оставшуюся часть – в течение дня небольшими порциями. Продолжительность терапии – 14 дней.
- Залить 250 мл кипятка 20 г измельченных плодов шиповника, через 3 минуты жидкость перелить в термос, оставить на полчаса. Добавить 15 мл меда, выпить всю порцию лекарства сразу, процедуру повторять 3–5 раз в день.
к оглавлению ↑
Насколько опасен стафилококковый тонзиллит
Если не начать своевременно лечение стафилококкового тонзиллита, инфекция с кровотоком разнесется по всему организму, могут пострадать различные внутренние органы.
Осложнения стафилококковой ангины:
- пневмония, плеврит;
- острый средний отит;
- синусит;
- абсцесс, некроз тканей;
- асфиксия;
- тяжелые сердечные патологии – миокардит, перикардит;
- гломерулонефрит.
Стафилококковый тонзиллит – редкое, но очень опасное заболевание, на фоне которого часто развиваются сопутствующие патологии. Чтобы избежать инфекции, необходимо укреплять иммунную систему, отказаться от пагубных привычек, избегать переохлаждения.
Интересная информация о миндалинах, принципе их работы и бактериальном тонзиллите в видео:
При появлении первых признаков болезни необходимо обратиться к терапевту, педиатру или отоларингологу – самолечение, неправильный выбор препарата недопустимо.
opistorhoz.glistus.ru
Пленки в горле болезнь - Про паразитов
Могут ли быть глисты причиной першения в горле?
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день...
Читать далее »
Кашель? Говорят, что причина этого – воспаление в горле и бронхах. Но на самом деле вызвать першение в горле или кашель могут и другие факторы: заболевания носоглотки, аллергия, расстройство работы кишечника. Могут ли быть глисты в горле? Взрослые особи на слизистой горла появляются редко, а вот личинки и яйца некоторых паразитов распространяются по всем органам человека.
Причины шевеления в горле или могут ли быть там глисты?

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Неприятные ощущения, появляющиеся в горле, люди описывают по-разному. Кто-то рассказывает о том, что у него появился ком в горле, который мешает сглатывать. Может отмечаться першение, щекотка, царапанье, ощущение песка на слизистой глотки. Иногда человек жалуется на чувство сдавленности, как будто в горле что-то засело.
В первую очередь следует исключить самые распространенные причины появления неприятных ощущений:
- Фарингит – воспаление слизистой оболочки задней стенки глотки. При этом пациент чувствует боль в горле, першение. Человека мучает сухость в глотке, постоянное желание сглотнуть сухую слюну. Откашляться при этом заболевании очень сложно. Неприятные ощущения усиливаются к ночи, появляется сухой кашель.
- Аллергия – реакция слизистой носоглотки, горла на раздражитель. Симптомы аллергии – отек гортани, зуд, постоянный сухой ночной кашель, чувство сдавленности на вдохе, першение в горле. Пациент может жаловаться на то, что при вдохе у него в горле что-то шевелится, мешает откашляться.
- Невроз глотки, гортани, горла – патологическое состояние, вызванное нервным потрясением, стрессом, депрессией. В горле у человека появляется боль, першение, царапание, покалывание, жжение. Часто пациенты отмечают спазм, сдавление горла, чувство инородного предмета в глотке.
- Рефлюкс-эзофагит – выброс кислоты из желудка в дыхательное горло из того, что происходит контакт слизистой пищевода и содержимого кишечника. При заболевании появляются симптомы: жжение, боль за грудиной, в горле, ощущение кома в горле, изжога.
- Воспаление голосовых связок – чаще возникает из-за инфекционных заболеваний дыхательных путей. Больные жалуются на боль в горле, одышку, у них появляется осиплось голоса, ночью мучает сухой кашель, першение и шевеление в глотке.
Голос может осипнуть, если перетрудить связки. Першение и неприятные ощущения в горле возникают после затяжного кашля, долгих разговоров. И, как ни странно, спровоцировать першение могут и глисты. Личинки некоторых видов паразитов (например, эхинококки) поселяются в легких человека, периодически попадая в трахею и выбрасываясь в глотательное горло. Вызвать ощущение «ком в горле» способны острицы, которые, при обильном скоплении в пищеводе, собираются клубками и поднимаются к горлу человека.
Что свидетельствует о поражении глистами носоглотки?
Когда организм человека поражается глистами, в первую очередь появляются общие симптомы, характерные для различных видов паразитов:
- диарея, сменяющаяся запором;
- тошнота;
- боль в животе;
- вздутие живота;
- головная боль;
- быстрая утомляемость;
- аллергические проявления: на коже и в дыхательных органах.
- потеря аппетита, истощение;
- бледность кожи, изможденный вид;
- сухой кашель;
- ухудшение сна, скрежетание зубами по ночам.
Симптомы нахождения паразитов в горле человека дополняют общую картину глистной инвазии. Если у пациента есть глисты в носоглотке или на слизистую дыхательного горла происходит заброс яиц, личинок червей, у больного появляются признаки:
- сухой кашель к вечеру, по ночам;
- першение в горле, ощущение, что на слизистую насыпали стекла;
- ощущение наличия инородного тела в глотке, ком при сглатывании;
- отхождение гнойной мокроты из легких, иногда с точечками крови;
- изжога;
- не поддающийся лечению сосудосуживающими препаратами насморк.
В зависимости от вида паразитов и степени поражения, признаки заболевания могут отличаться. Меняется тип кашля, особенности першения в соответствии с периодом развития глистов (если есть только яйца, присутствует кашель, после вылупления личинок начинает отходить мокрота).
Какие паразиты живут в горле человека
Есть два вида глистов, которые точно могут поселиться в дыхательных путях человека и провоцировать при этом неприятные ощущения в горле.
Эхинококк (личиночная стадия цепня)
Паразит попадает в организм человека от домашнего животного . Чтобы эхинококки смогли попасть в легкие, пациент должен вдохнуть личинку паразита. Возможно поражение дыхательных органов, если из пищевода вылупившаяся из яйца личинка попадает в легкие. Так как человек – конечный хозяин для эхинококка, личинка паразита образует вокруг себя защитную капсулу.
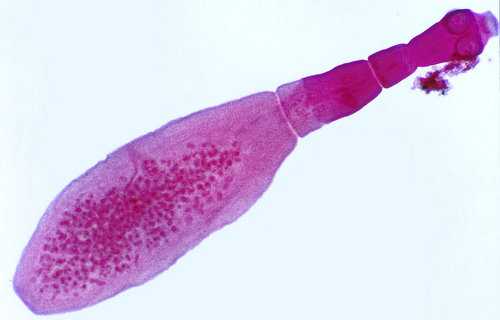
Капсула растет, становится кистой. Киста в легких прижимает альвеолы. Небольшое новообразование дискомфорта не причиняет, а вот с прогрессированием заболевания появляются признаки заражения глистами:
- тупые боли за грудиной;
- першение и царапанье в горле;
- сухой кашель;
- отделение мокроты с частями кисты;
- если киста вызывает нагноение, из дыхательных путей отделяется гнойная мокрота;
- одышка.
При обследовании врач может отметить бронхиальное дыхание больного, хрипы в горле.
Аскариды
Именно аскаридоз ярко проявляется тем, что появляется зуд, першение в глотке. Заразиться паразитами можно от больного человека или животного. Попав в организм пациента, яйца глиста созревают, из них вылупляются личинки. Начинается начальная стадия развития заболевания: личинки мигрируют из пищеварительной системы в кровь, почки, легкие. При поражении дыхательных органов возникают признаки глистной инвазии:
- сильная слабость;
- повышение температуры до 37 или 37,м2 градусов;
- сухой кашель;
- появление мокроты с гнойным, кровавым содержимым;
- першение, жжение, щекотание в горле;
- аллергические реакции: отек гортани, осиплость голоса.
Если личинок паразитов очень много, при заражении аскаридами человека мучают сильные приступы удушья, может развиться пневмония, гнойный отит, фарингит, тонзиллит.
В полости рта аскариды могут попадать в слюнные протоки и проникать в слюнные железы, при этом образуются заеды в уголках рта, может появиться белый налет от слюны на губах. При попадании глистов в носоглотку у пациента развивается не только насморк. Личинки раздражают слизистую, мигрируют в придаточные пазухи, попадают в глаза, среднее ухо. К першению в горле присоединяется нарушение слуха, шум в ушах.
Лечение глистов в горле
Общее терапевтическое лечение обычно направлено на устранение паразитов, полное их истребление. Необходимо обязательно сдать анализы и уточнить, какой вид гельминтов поразил дыхательную систему человека.
При обследовании сдается не только кал или мазок из анального прохода, а ещё мазки на яйцеглист из носа и горла. Иногда на исследование забирают мокроту.
Вид лекарства и особенность его применения определяется врачом. Наиболее используемые препараты:
- Пирантел;
- Пиперазин;
- Альдбеназол;
- Левамизол;
- Карбедацин.
Эти препараты губительно действуют на червей практически сразу. С помощью противоглистных лекарств можно избавиться также от личинок глистов. Если глистная инвазия имеет значительные размеры, лечение занимает долгий период времени. При этом используются не только обычные таблетки от глистов для приема внутрь, но и препараты, снимающие воспалительный процесс, действующие антисептически.
Рекомендуется часто полоскать горло фурацилином, раствором соды с солью и йодом. Проводить ингаляции с помощью небулайзера или домашнего ингалятора: с физраствором, минеральной водой, мирамистином. Это помогает не только устранить паразитов, но и нормализовать регенерацию тканей, ускорить процесс выздоровления. При необходимости врач назначает антибактериальные препараты (если у человека развивается воспалительный процесс, поднимается температура).
Лечение противоглистными препаратами производится неоднократно. После окончания приема лекарственного препарата производится контроль: делается повторный мазок. При необходимости, лечение повторяется. Даже получив отрицательный результат анализа, заметив исчезновение симптомов заболевания, следует повторять анализ две недели спустя.
Симптомы стафилококка в горле у взрослого человека
С первых дней жизни человека его организм наполняют самые разнообразные бактерии. Врачами еще 18 века были предприняты попытки оградить новорожденных от каких-либо посторонних микроорганизмов, насколько это было возможно.
Оказалось, что невзирая ни на какие ухищрения, они все равно проникают в самые разные органы. Большинство из них не несет никакого вреда и является нашим постоянным спутником жизни, но есть и такие вирусы, которые в определенных ситуациях вызывают проблемы.
Излюбленное место обитания паразитов – это кишечник, ротовая полость, носоглотка. Здесь их постоянно сосредоточено больше всего.
Когда состояние здоровья человека вполне нормальное и не испытывает никаких сбоев, иммунных сил достаточно, чтобы подавить их негативное воздействие и чрезмерное размножение.
Когда же ситуация меняется и, например, иммунитет дает сбой, вредители начинают быстр размножаться и вызывать всевозможные болезни и неприятности. Одной из подобных инфекций является стафилококк. Речь о нем пойдет ниже.
Что представляет из себя стафилококк
Локализован он чаще всего именно в горле и носовой полости, соответственно, вызываемые им заболевания тоже обычно касаются этих органов.
Сюда относится в первую очередь ангина, скарлатина.
В запущенных случаях могут развиваться и намного более серьезные проблемы, к примеру, стафилодермия, панариций, поражение внутренних органов, обострение хронических заболеваний.
Стафилококк в горле, симптомы которого будут рассмотрены ниже, является неподвижными бактериями шарообразной формы. Они размещаются на внутренних стенках органов не по одиночке, а целыми колониями, которые еще называют гроздьями.
Кстати, с греческого слово «стафилус» как раз и означает гроздь. Обнаружить их можно также и на поверхности кожных покровов. Впервые тщательному изучению этот вредитель подвергся уже довольно давно, около 150 лет назад.
Известнейших французский биолог и естествоиспытатель того времени по имени Пастер доказал, что именно из-за этой инфекции развивается множество гнойных воспалений и болезней.
Казалось бы, почему иммунные клетки человека не уничтожают данный вирус? Все дело в том, что он способен окружать себя особой белковой пленкой, которая и защищает его от какого-либо воздействия.
В нормальном количестве стафилококк не представляет угрозы здоровью и присутствует фактически у каждого, но в определенных условиях он может начать развиваться и вызвать болезни.
Причин проявления инфекции в основном может быть две:
- Организм ослабел и микробы, которые и так всегда были в теле, получили возможность бесконтрольно размножаться, угнетая здоровье;
- Человек подхватил вредителей извне, от кого-то другого, с продуктов, воды или каким-либо другим способом.
Пути инфицирования не так важны, главное вовремя обратить на проблему внимание и приняться ее лечить.
Основные симптомы болезни
Если рассматривать стафилококк в горле, симптомы у взрослых и у детей обычно совершенно одинаковые, просто могут проявляться с разной степенью силы. Их необходимо знать, чтобы вовремя понять свое состояние и обратиться за помощью к врачам.
И так, какие же главные признаки рассматриваемого недуга? Их может быть довольно много, но в первую очередь это:
- Повышение температуры, иногда ее значение может достигать даже 39-40 градусов;
- Увеличение миндалин, также они могут покрываться характерным специфическим налетом. Также на миндалинах может проявляться гнойное содержимое;
- Головная боль, всеобщая слабость и недомогание;
- Горло начинает очень сильно болеть, особенно это заметно при глотании или, к примеру, зевании;
- Лимфатические узлы на шее существенно увеличиваются;
- Слизистая оболочка в горле воспаляется и становится отечной;
- Голос больного становится сиплым и болезненным, слабым. При разговоре также чувствуется сильная боль в горле;
- Все это может сопровождаться кашлем. Вначале он сухой, а позже становится мокрым и сопровождается выделением мокроты.
Это основные признаки заражения инфекцией. Не стоит затягивать с лечением, иначе относительно небольшую сложность можно запустить до состояния очень большой и болезненной проблемы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Это состояние характеризуется возможностью серьезных осложнений, рассмотрим главные из них.
Возможные последствия
Если своевременно обратить внимание на развивающийся недуг, то можно отделаться относительно недолгим, несложным и недорогим лечением. Но в противном случае есть немалая вероятность появления довольно заметных и болезненных последствий.
К примеру, типичное лекарство от рассматриваемых вредителей – антибиотики, могут эффективно работать только некоторое, довольно небольшое время. Дальше микробы к нему просто приспосабливаются и целебное свойство вещества теряется.
Обычно антибиотики отменяют, если они не принесли результата в течении 5-7 дней, так как это значит, что привыкание уже произошло.
Одним из возможных осложнений является поражение некоторых внутренних органов.
Если это произойдет, то открывается дорога для развития уже и других инфекций, которые «спали» в организме.
Такая ситуация тем более опасна и даже может привести к смертельному исходу. К такого рода болезням можно отнести цистит, уретрит или пиелонефрит.
Стафилококк в зеве, симптомы, фото которого представлено было выше, в запущенном случае может вызвать такое очень неприятное явление, как пневмония.
Появляется она благодаря так называемым абсцессам легких, или попросту говоря воспалению тканей легких.
Если оперативно не исправить подобное, то возможны смертельно-опасный сепсис, миокардит, отеки легких, а также инфекционно-токсический шок. Все это очень серьезные недуги.
Заключение
В качестве заключения стоит отметить, что стафилококк в зеве, симптомы у взрослых и фото этого явления можно, конечно, посмотреть в интернете, но самому вряд ли получиться определить точно наличие заболевания и тем более вылечить его без профессиональной помощи.
Поэтому, если Вы видите у себя или близких указанные проявления инфекции, отправляйтесь при первом же случае к доктору и беритесь за лечение.
askarida.lechenie-parazitov.ru
Болит горло. Причины. Фото.
Статьи раздела "Ангина"
Болит горло. Как часто вы слышали это выражение от родных и друзей. Причин болей в горле множество. С болями в горле человек обращается к отоларингологу, терапевту, педиатру и врачу общей практики. Боли в горле могут быть вызваны инфекционными и неинфекционными агентами.
Ангина и фарингит
Наиболее часто боль в горле возникает при ангине и фарингите. До 70% случаев воспаления миндалин и глотки вызывается вирусами, среди которых наиболее часто встречаются корона- и риновирусы. Остальные 30% приходятся на бактерии, грибы и другие микроорганизмы. Среди бактерий до 80% составляют β-гемолитические стрептококки группы А (Streptococcus pyogenes, БГСА).
Инфекция может попасть в верхние дыхательные пути воздушно-капельным путем. При хроническом тонзиллите часто происходит аутоинфицирование (самозаражение из локальных очагов инфекции). Очень часто ангина, ринит и синусит сочетаются с фарингитом — воспалением глотки.
Верхняя часть глотки воспаляется при распространении инфекции их носа и околоносовых пазух. Воспаление среднего отдела глотки часто регистрируется в сочетании с воспалением полости носа, рта и миндалин.
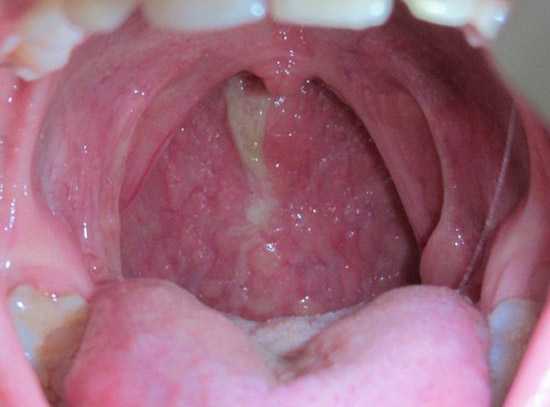
Рис. 1. На фото фарингит. Слизистая глотки гиперемирована. Видно как гной стекает по задней стенке глотки из носовой полости.
- При риновирусной и микоплазменной инфекции боль в горле слабая.
- Сильно болит горло при аденовирусной инфекции, гриппе и стрептококковой инфекции
- Стрептококковая инфекция с поражением миндалин и глотки протекает с высокой температурой и явлениями интоксикации.
- Аденовирусная инфекция протекает с явлениями конъюнктивита.
- При инфицировании вирусом гриппа появляется кашель и насморк.
- При инфицировании вирусом простого герпеса на слизистой рта и глотки появляются пузырьки, после вскрытия которых образуются болезненные язвы.
- Инфекционный мононуклеоз протекает с явлениями токсикоза и увеличенными лимфоузлами.
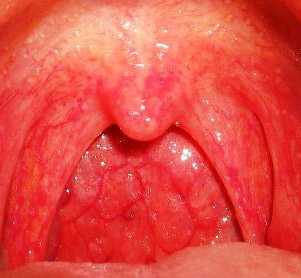
Рис. 2. На фото острая катаральная ангина и фарингит. Отмечается гиперемия области боковых валиков, мягкого неба и глотки. Боли в горле сильные.
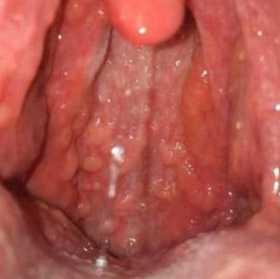
Рис. 3. На фото картина хронического фарингита. Заболевание протекает на фоне бактериальной инфекции в придаточных пазухах носа и миндалинах. В результате частых воспалительных процессов слизистая оболочка глотки гипертрофируется, фолликулы увеличиваются в размерах, при осмотре возвышаются над ее поверхностью.
Мазок из зева и носа для диагностики дифтерии и экспресс-тест для определения стрептококкового антигена — основа диагностики ангин.
О лечении миндалин и горла можно прочитать в статьеВсе о лечении ангины: подбор антибиотиков, полоскания горла и спреи.
к содержанию ↑Фолликулярная ангина
Болит горло при фолликулярной ангине. Фолликулярная ангина всегда протекает тяжело, с высокой (до 39°С) температурой тела и интоксикацией.
Воспаление затрагивает слизистую оболочку, фолликулы и глубокие слои тканей миндалин.
Боли в горле сильные, усиливаются при глотании и часто иррадиируют в ухо. Лимфатические узлы всегда увеличены. Отмечается болезненность при их пальпации. Болезнь длится от 6 до 8 дней.
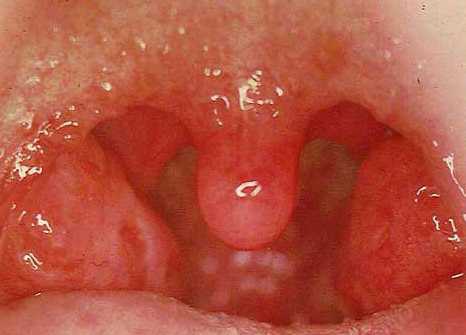
Рис. 4. На фото фолликулярная ангина. Фолликулы увеличены в размерах и возвышаются над поверхностью слизистой.
к содержанию ↑Гнойная ангина
Гнойная (лакунарная) ангина протекает с воспалением, которое связано с воздействием на ткани гноеродных бактерий и противостоящих им действию нейтрофилов, лейкоцитов и лимфоцитов. Стрептококки играют главную роль в развитии лакунарных ангин. Всегда поражаются обе миндалины.
Гнойная ангина протекает с ярко-выраженной клиническими симптомами. Кашель отсутствует. Регионарные лимфоузлы увеличены. Отмечается их болезненность при пальпации. Болезнь длится от 6-8 дней и более.
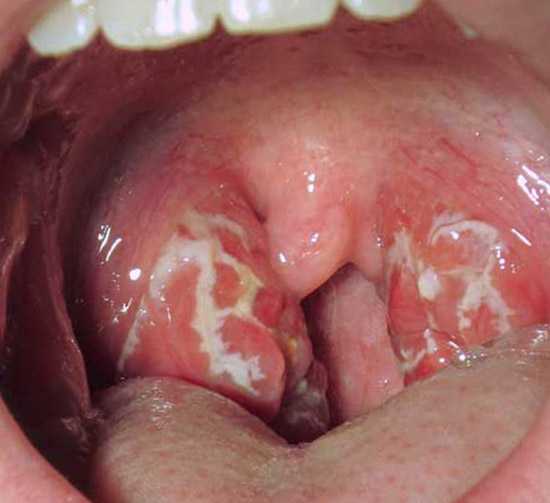
Рис. 5. На фото гнойная ангина. Миндалины увеличены. Гной и гнойные пробки в лакунах.
к содержанию ↑Обострение хронического тонзиллита
Часто болит горло при обострениях хронического тонзиллита. Хронический тонзиллит формируется в результате рецидивирующего течения ангин с вовлечением в процесс небных миндалин и развитием в большинстве случаев токсико-аллергических реакции.
Вначале воспаление затрагивает только лакуны и крипты миндалин. Со временем воспалительный процесс выходит за пределы лакун и распространяется на лимфоидную ткань, которая составляет основную часть миндалин.
В последующем хронический воспалительный процесс локализуется только в ткани миндалины, где образуются микроабсцессы. Сами миндалины увеличиваются и разрыхляются за счет развития рубцовой соединительной ткани, которая со временем замещает большую часть лимфоидной ткани органа.
Сильная боль в горле всегда беспокоит больного при осложнениях ангины, когда воспалительные инфильтраты появляются в околоминдальной клетчатке, чаще у ее верхнего полюса. При негативном развитии заболевания на месте воспалительного инфильтрата формируется абсцесс, требующий хирургического лечения.
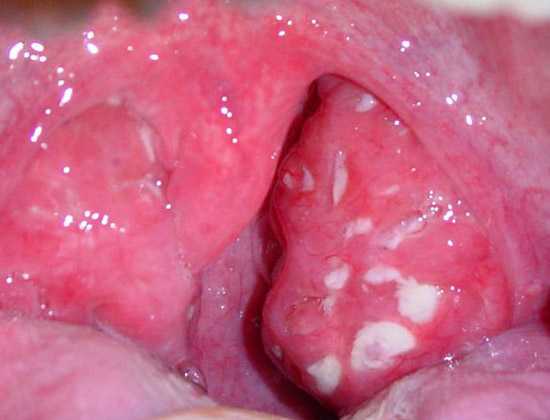
Рис. 6. На фото хронический тонзиллит. Миндалина слева значительно увеличена в размерах. Обильное разрастание соединительной ткани в миндалинах и окружающих тканях. В лакунах гной и гнойные пробки.
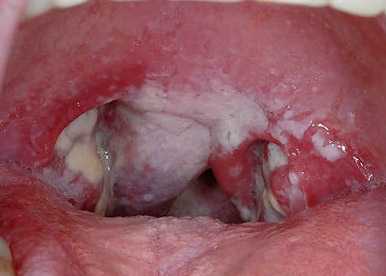
Рис. 7. На фото осложнение хронического тонзиллита — флегмонозная ангина. Воспалительный процесс перешел из лимфоидной ткани в околоминдальную клетчатку.
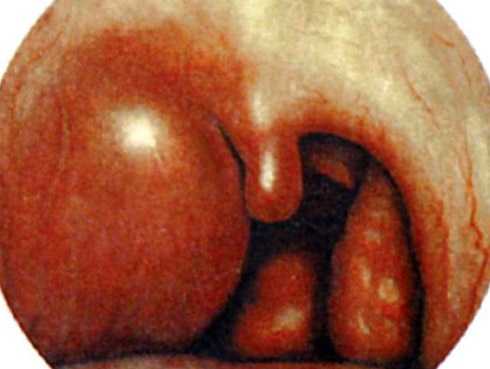
Рис. 8. Осложнение хронического тонзиллита — паратонзиллярный абсцесс. Шаровидное образование (абсцесс) смещает небные дужки и мягкое небо в противоположную сторону.
к содержанию ↑Аденовирусная ангина
Болит горло при аденовирусной ангине. Аденовирусная ангина всегда начинается остро и протекает с поражением многих органов, вызывая ринит, фарингит, бронхит, пневмонию, конъюнктивит, кератит. Очень часто при аденовирусной инфекции поражается глотка и слизистая глаз. Фарингоконъюнктивит является классическим проявлением аденовирусной инфекции. Первым и самым ранним ее признаком является заложенность носа, одновременно с которым развиваются симптомы поражения горла – фарингит и тонзиллит.
к содержанию ↑Герпетическая ангина
Болит горло при герпетической ангине. Герпетическая ангина вызывается вирусами Коксаки. Возбудители распространены повсеместно. Их резервуаром является больной человек и животные. Особенно много заболеваний регистрируется летом и осенью.
Начало заболевания гриппоподобное. Появляется насморк и симптомы интоксикации. При воздействии вирусного агента под эпителием задней стенки глотки, мягком небе, небных дужек и миндалин появляются пузырьки, содержащие жидкость светлого цвета. Вокруг них находится венчик красного цвета. Со временем пузырьки лопаются. Иногда места локализации пузырьков изъязвляются и нагнаиваются. Болезнь сопровождается сильными болями в горле.
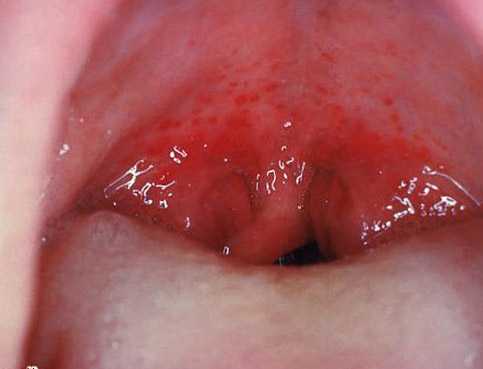
Рис. 9. На фото герпетическая ангина. На миндалинах и слизистой глотки видны мелкие пузырьки (пустулы), которые сливаются, затем вскрываются и образуют язвочки.
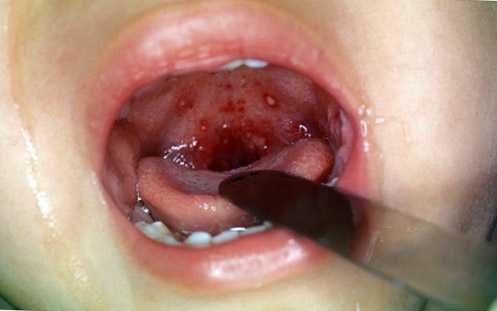
Рис. 10. На фото герпесная ангина у ребенка.
к содержанию ↑Грибковая ангина
Боли в горле при грибковой ангине. Грибки всегда находятся в ротовой полости. Однако заболевание развивается только в случае резкого снижения иммунитета и неадекватного противомикробного лечения. Грибковая ангина часто развивается при кандидозе полости рта, когда грибок поражает слизистую оболочку полости рта, язык и глотку. Больного беспокоит першение, сухость и сильная боль в горле.
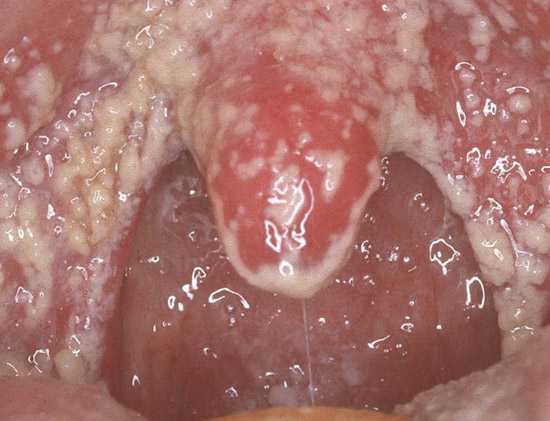
Рис. 11. На фото ангина при кандидозе.
В случае появления болей в горле и сыпи на кожных покровах и слизистых оболочках следует исключить такие инфекционные заболевания, как корь, скарлатину и краснуху.
к содержанию ↑Корь
Боли в горле при кори. Корь является острозаразным вирусным заболеванием. Болезнь протекает с очень высокой температурой тела и явлениями интоксикации.
На коже появляется пятнисто-папулезная сыпь. Воспаляются слизистые оболочки полости рта, дыхательных путей и глаз.
При осмотре на мягком небе и слизистой полости рта видны красные пятна, вначале небольшие, но потом приобретают сливной характер (коревая энантема).
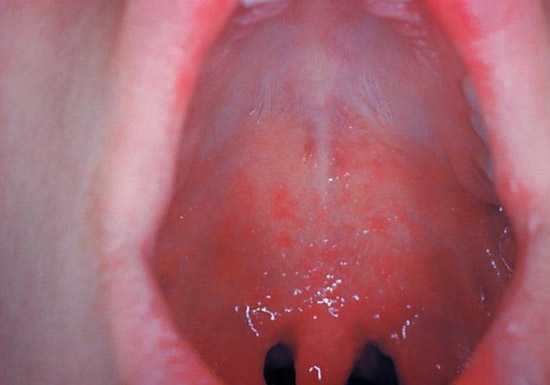
Рис. 12. Поражение слизистой оболочки полости рта и глотки при кори. На мягком небе и слизистой полости рта видны красные пятна, вначале небольшие, но потом приобретают сливной характер (коревая энантема).
к содержанию ↑Скарлатина
Боли в горле при скарлатине. Скарлатина является острозаразным заболеванием, причиной которого является гемолитический стрептококк группы А (Streptococcus pyogenes). Ангина при скарлатине — типичный симптом заболевания. Вначале заболевания отмечается катаральная ангина. Зев приобретает ярко-красную окраску («пылающий зев»), границы гиперемии четкие. Окружающий фон бледной окраски. Небные миндалины увеличиваются в размерах и покрываются серовато-грязноватыми пленками, которые легко снимаются шпателем.
Некротический процесс может распространиться в глубину тканей, захватить дно полости рта, дужки и мягкое небо. Ангина может приобрести гангренозно-геморрагическую форму. Сопровождают заболевание боли в горле и неприятный запах изо рта.
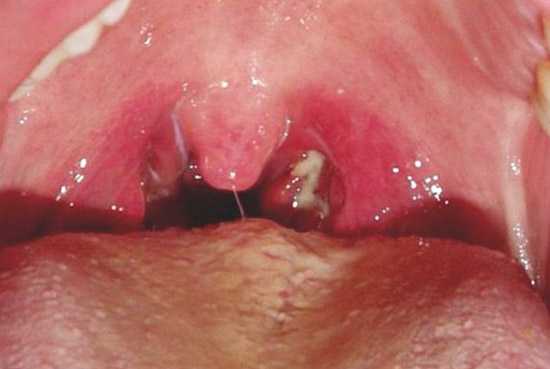
Рис. 13. На фото ангина при скарлатине. При заболевании зев приобретает ярко-красную окраску («пылающий зев»). Миндалина слева покрыта серовато-грязноватой пленкой.
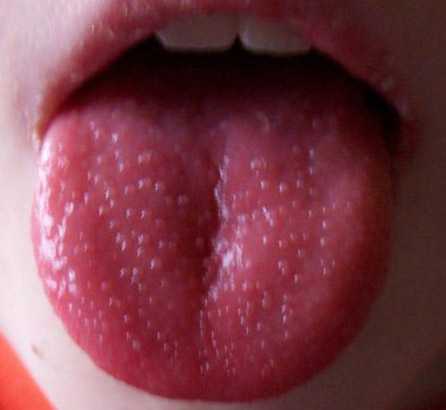
Рис. 14. На фото язык при скарлатине (зернистый и ярко-красный).
к содержанию ↑Краснуха
Краснуха является вирусным заболеванием, которое передается от человека к человеку воздушно-капельным путем. Заболевание характеризуется появлением на коже спины, ягодиц и разгибательных поверхностях конечностей красных пятен с ровными краями и увеличенными шейными лимфоузлами. Мелкие бледно-розовые пятна появляются на слизистой оболочке глотки. Явления воспаления протекают спокойно, боли в горле не беспокоят больного.
к содержанию ↑Дифтерия
Дифтерия является инфекционным заболеванием. Всегда протекает с интоксикацией и воспалением миндалин, на поверхности которых, а также на слизистой полости рта и по краю десен появляются фибринозные пленки серовато-белого цвета, плотные, удаляются с трудом.
Боль в горле — основной симптом заболевания.
Рис. 15. На фото ангина при дифтерии.
к содержанию ↑Афтозный стоматит
Сильно болит горло при афтозном стоматите. Округлые изъязвления на слизистой оболочке полости рта (афты) появляются в результате разрывов пузырьков, которые образуются часто у детей с заболеваниями желудка и кишечника, страдающими диатезами. У взрослых данное заболевание появляется при сотрясении мозга и инсультах, после гриппа, ангин, при язвенной болезни желудка, заболеваниях кишечника и острых энтероколитах. Сильная боль в горле, появление неприятного запаха изо рта и повышенное слюноотделение — основные симптомы заболевания.
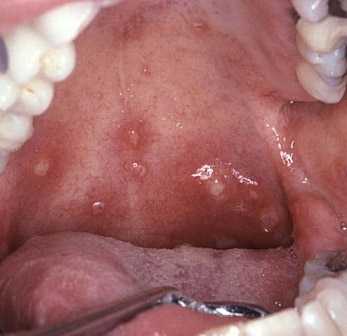
Рис. 16. На фото герпетиформный афтозный стоматит.
к содержанию ↑Заглоточный абсцесс и флегмона дна полости рта
Боль в горле при заглоточном абсцессе и флегмоне дна полости рта. Флегмона — разлитое гнойное воспаление клетчатки, абсцесс — ограниченное скопление гноя в тканях.
Заглоточные абсцессы возникают исключительно в детском возрасте, что связано с особенностями развития лимфатической системы.
Причинами флегмоны дна полости рта являются фурункулы, ангины, травмы слизистой оболочки. Но самой частой причиной является инфекция, которая распространяется из больных зубов.
Абсцесс и флегмона приводят к тому, что больной не может открыть рот (тризм), а голова наклонена в больную сторону.
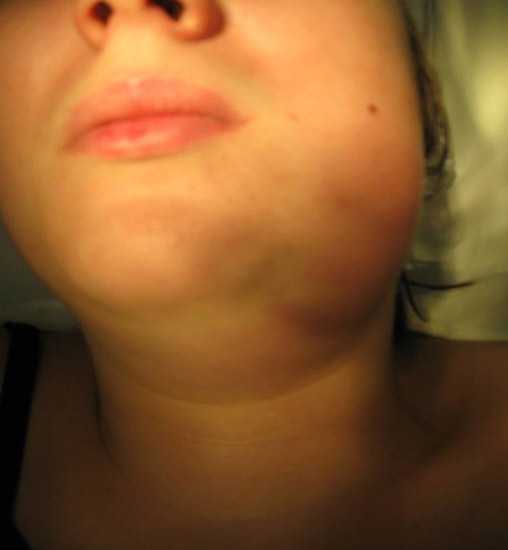
Рис. 17. На фото распространенный гнойно-воспалительный процесс дна полости рта. Инфекция распространилась из области больного зуба.
к содержанию ↑Эпиглотит
Боль в горле при эпиглотите. Воспаление надгортанника чаще встречается у маленьких детей. Причиной заболевания является гемофильная палочка.
Повышенная температура тела, боли в горле, слюнотечение и заложенность носа, глухой и хриплый голос — основные симптомы заболевания. При осмотре можно увидеть отек и гиперемию надгортанника.
Детям фарингоскопия проводится крайне осторожно из-за возможности развития ларингоспазма, который приводит к смерти.
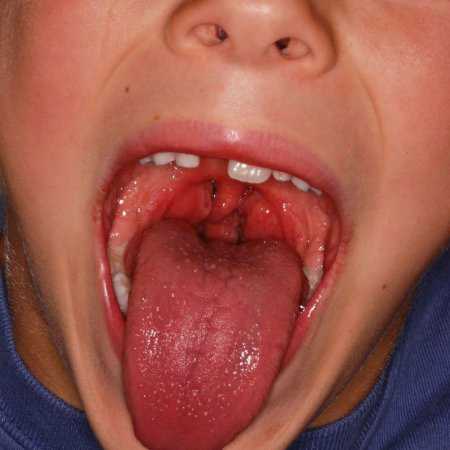
Рис. 18. На фото эпиглотит у ребенка.
к содержанию ↑Болит горло при раздражении слизистой
- сухим и горячим воздухом, сигаретным дымом,
- после проведения гастро- и бронхоскопии,
- при переохлаждении, связанного с употреблением холодных напитков, мороженного,
- при употреблении уксуса и специй,
- при местном применении сосудосуживающих средств.
Боли в горле при заболеваниях пищевода и желудка
При эзофагитах, гастритах, холециститах, гастроэзофагальном рефлюксе, варикозном расширении вен пищевода и глоточно-пищеводных дивертикулах больные часто жалуются на боли в горле разного характера и интенсивности.
Болит горло при заболеваниях пищевода и желудка — эзофагитах, гастритах. холециститах, гастроэзофагальном рефлюксе, варикозном расширении вен пищевода и глоточно-пищеводных дивертикулах.
к содержанию ↑Боли в горле при некоторых венерических заболеваниях
Воспаление горла возникает в результате орального полового акта, при передаче инфекции от больных хламидиозом и сифилисом. Поражение глотки при гонорее чаще протекает бессимптомно. Иногда регистрируется покраснение глотки с гнойным экссудатом и увеличением региональных лимфоузлов.
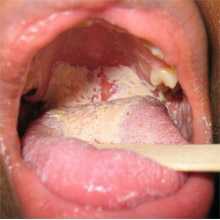
Рис. 19. На фото поражение глотки при гонорее.
к содержанию ↑Боли в горле при некоторых соматических заболеваниях
Боли в горле и ощущение комка могут появиться при инфаркте миокарда, опухолях гортани, глотки, пищевода и щитовидной железы. Поражение глотки при гонорее чаще протекает бессимптомно.
к содержанию ↑Витаминная недостаточность
Боли в горле могут быть обусловлены недостатком в организме витаминов.
- Боль в горле может быть связана с сухостью слизистых оболочек, возникающих при недостатке в организме витамина А.
- Боль в горле и жжение во рту возникают во время приема пищи и разговоре при недостатке витамина В2. Заболевание сопровождается дерматитом, хейлитом (заеды в уголках рта) и глосситом.
- Боль в горле появляется при недостатке витамина С. Заболевание сопровождается воспалением десен, слизистой полости рта и небных миндалин, нарушением подвижности и выпадением зубов.
- Болит горло при лейкозах, когда потеря железа приводит к глосситу, дисфагии, хейлиту (трещины в уголках рта), дистрофии ногтей, себорейному дерматиту, блефариту (воспаление век) и конъюнктивиту. Данный симптомокомплекс носит название «синдром Пламмера-Винсона».
- Жгучие боли в языке возникают при В12-дефицитной анемии. Данный вид анемии развивается при недостаточном поступлении витамина В12 в организм (несбалансированное питание), нарушении всасывания в желудке (анацидный гастрит) и увеличении потребности (беременность, псориаз, эксфолиативный дерматит). Основные симптомы заболевания — глоссит (воспаление языка) и атрофия слизистой оболочки глотки.
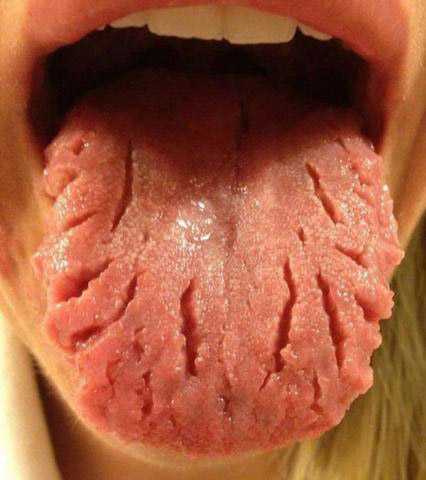
Рис. 20. На фото бедный язык с глубокими трещинами — признак недостатка в организме железа и витамина В3.
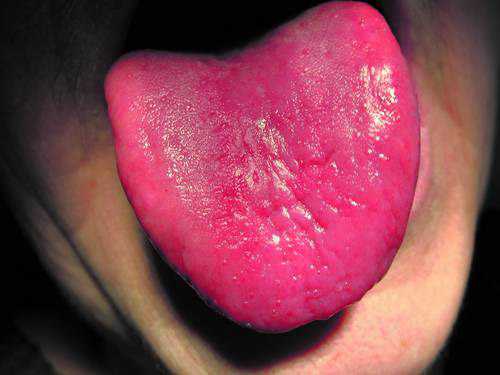
Рис. 21. На фото явления глоссита (воспаление языка) при В12-дефицитной анемии. Язык ярко-красной окраски, лаковый, что обусловлено атрофией сосочков.
к содержанию ↑Заболевания позвоночника
Боли в горле иногда возникают при остеохондрозе шейного отдела позвоночника, туберкулезном поражении позвоночника, шейном радикулите и невралгии языкоглоточного нерва.
к содержанию ↑Заболевания зубов и десен
Боли в горле появляются при заболеваниях зубов и десен — периодонтитах, патологии прорезывания зубов и гальванизме (появлении электрических токов в полости рта из-за наличия в нем разных видов металлов, которые используются при установке зубных протезов).
Рис. 22. Явления гальванизма появляются из-за наличия во рту разных видов металлов.
к содержанию ↑Онкологические заболевания
На ранних стадиях заболевания выявить опухоль довольно сложно. Часто симптомы похожи на первые признаки ОРЗ или ангины.
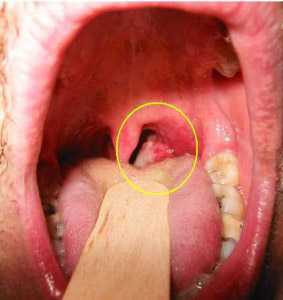
Рис. 23. На фото злокачественная опухоль горла. Болезнь начинается с маленькой язвочки в горле.
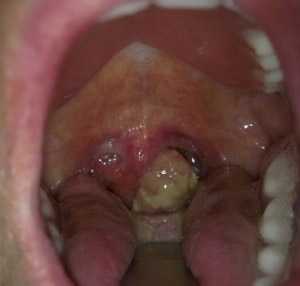
Рис. 24. На фото злокачественная опухоль горла.
Боли в горле разной интенсивности также возникают:
- при раздражении сухим и горячим воздухом, сигаретным дымом,
- после проведения гастро- и бронхоскопии,
- при переохлаждении, связанного с употреблением холодных напитков, мороженного,
- при употреблении уксуса и специй,
- при местном применении сосудосуживающих средств.
microbak.ru
Дифтерийный круп: симптомы, лечение, профилактика
Дифтерия – болезнь, которая приводит к острому фиброзному воспалению в результате действия токсина. Чаще всего симптомы можно наблюдать на слизистых оболочках глотки, и дыхательных путях. В настоящее время дифтерийный круп фиксируется редко. Потому что еще с семидесятых годов началась массовая иммунизация, которая проводится и по сегодняшний день.
Дифтерия гортани — опасная и неприятная болезнь, ведь шанс заразится есть у каждого. Но чаще всего ее диагностируют у детей. Бывают даже смертельные исходы, это происходит преимущественно у непривитых людей. После перенесения этой болезни не вырабатывается иммунитет, поэтому возможно повторное заражение.
а — вид при ларингоскопии; б — схема размещения пленок.Причины дифтерийного крупа
Это заболевание может быть вызвано различными причинами. К некоторым из них относят нисходящую инфекцию, которая находится в полости носа и носоглотке. Редко случаются заражения в результате перенесенной ранее ангины.
Основной причиной врачи называют бактерию – Corynebacterium diphtheriae. Она выделяет экзотоксин, который является бактериальным ядом.
Инфекция распространяется воздушно-капельным путем. Поэтому заразится можно при обычном разговоре с больным. Также не стоит исключать, что бактерия может попасть в организм через кожу, половые органы, грязные руки, совместное использование предметов быта и гигиены. Дифтерия может быть локализована не только в гортани, но и других местах.
Вернуться к оглавлениюПериоды и формы болезни
Дифтерию гортани разделяют на несколько периодов. Такие как: инкубационный (скрытый), он продолжается около двух – семи суток. Потом наступает период разгара болезни, в это время в организме идет борьба с инфекцией, появляются явные симптомы. В конце наступает выздоровление.
Продолжительность дифтерии во многом зависит от тяжести и осложнений, к которым приводит это заболевание.
Также выделяют дистрофический и стенотический периоды. Первый характеризуется отсутствием каких-либо симптомов, может проявиться только крупозный кашель. Продолжается он около трех дней. Потом постепенно голос становится тихим, может пропасть совсем, развивается стеноз, дифтерия гортани переходит во второй период. Начинает затрудняться дыхание, кожа бледнеет и синеет. Если своевременно не обратится к врачу, может возникнуть удушье (асфиксия). Чаще дифтерией болеют дети.
Вернуться к оглавлениюЭтиология
Возбудителем называют палочку дифтерии. Она была открыта в 1883 году Клебсом и выделена в чистой культуре в 1884 году Леффлером. Этот вид бактерии объединяет несколько родов. Также по культурно-морфологическим, ферментативным свойствам различают несколько видов биовара: gravis, mitis и intermedius. Возбудитель дифтерии находится на фиброзных пленках, удаленных очагах воспаления, в пыли и трупном материале.
Вернуться к оглавлениюПатологическая анатомия
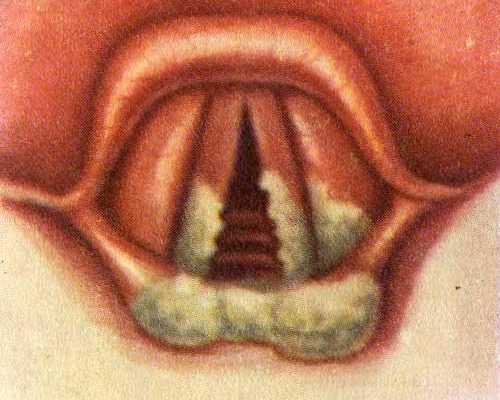 При дифтерии на слизистой гортани появляются высыпания, а потом и пленки.
При дифтерии на слизистой гортани появляются высыпания, а потом и пленки.Дифтерийный круп вызывает воспалительную реакцию гортани. На слизистой оболочке возникают высыпания, потом образуются пленки желтоватого цвета, именно в них находится возбудитель. Потом они отторгаются со слизистой оболочки гортани. Иногда возникает некроз тканей, парез мелких сосудов. Из очага воспаления бактерия попадает в кровь, с ней доходит до органов.
Вернуться к оглавлениюКлиническая картина
Инкубационный период развития дифтерии гортани от одного до двенадцати дней, но чаще всего это происходит от двух до семи суток. На протяжении двадцати четырех часов врачи отмечают лихорадку, боль в горле, гиперемию нескольких миндалин. Также нужно помнить о том, что есть вероятность возникновения комбинированной формы дифтерии, например, гортани и носоглотки или же она переходит на трахею, бронхи.
Вернуться к оглавлениюСимптоматика
Основными симптомами заболевания являются грубый кашель, осиплость голоса. У детей они проявляются на протяжении суток, у взрослых дольше. При развитии болезни голос становится афоничным, кашля почти не слышно, он очень тихий. Появляется бледность на лице, беспокойство. Больному становится тяжело дышать, удлиняется вдох. Может возникнуть цианоз, тахикардия. При этих показателях врачи советуют провести трахеостомию или интубацию, что позволит дифтерии не перейти в последнюю стадию. Если же заболевание продолжает развиваться, дыхание учащается. Наступает цианоз, становится невозможным прощупать пульс, понижается артериальное давление. Возможна потеря сознания, появляются судороги, что в свою очередь приводит к асфиксии или же смерти.
Вернуться к оглавлениюДиагностика
 Бактериологические исследования позволяют диагностировать заболевание.
Бактериологические исследования позволяют диагностировать заболевание.Этот вид дифтерии диагностируют с болезнью носоглотки или носа. Также его могут дифференцировать от крупа при кори, ОРВИ или же других заболеваниях. Проводят лабораторную диагностику. Врач может обнаружить лейкоцитоз, нейтрофилию и тромбоцитопению.
Лабораторную диагностику проводят при помощи бактериологических исследований. Материал для этого берется из воспалений. Определяют тип и токсичность. Дальше сеют на питательные среды и наблюдают развитие бактерий.
Вернуться к оглавлениюЛечение
Противодифтерийная сыворотка — основное средство при лечении заболевания.Если врач отмечает появление симптомов дифтерии, нужна госпитализация. Время пребывания в больнице зависит от стадии болезни. Основным способом излечения является применение антитоксической противодифтерийной сыворотки. На ранних стадиях заболевания она нейтрализует токсин, оказывает эффективное воздействие на организм в целом. Параллельно больные принимают антигистаминные и глюкокортикоидные препараты.
Сыворотку вводят как внутривенно, так и внутримышечно. При этом заболевании нужно проветривать помещение, в котором находится больной. Также пить только теплую жидкость, делать ингаляции с ромашкой, содой. При ухудшении состояния назначают преднизолон внутривенно. При гипоксии врачи применяют увлажненный кислород через катетер и удаляют пленки.
Если признаки болезни начинают прогрессировать, прибегают к хирургическому вмешательству. Проводят интубацию трахеи или трахеостомию.
Вернуться к оглавлениюПрофилактика
Основным является, конечно же, вакцинация, которая позволит создать иммунитет к данной болезни. Но если вы уже были заражены, нужно становится на учет у врача и каждое полугодие проверять здоровье, делать дезинфекцию в очаге заболевания. Также все, кто приходит на работу к детям, должны проходить проверки. Потому что именно они находятся в группе риска.
Вернуться к оглавлениюОсложнения
Это заболевание приводит к серьезным осложнениям, ведь гортань подвержена большой опасности. Самыми неприятными являются миокардит, инфекционно-токсический шок, дистрофия почек и поражение нервных столбов. Поэтому нужно быть осторожным и не забывать о профилактике организма.
Вернуться к оглавлениюПрогноз
Он является очень тяжелым, особенно для детей. Ведь у них инфекция распространяется также на трахею и бронхи, приводя к тяжелым формам.
infogorlo.ru
Жёлтый налёт в горле и на миндалинах: причины и методы лечения
В медицинской практике наличие налёта в горле и на миндалинах относится к диагностическим признакам и само по себе не является заболеванием. Он позволяет врачу поставить первичный диагноз и сузить возможный перечень предполагаемых заболеваний.
Наличие налёта может свидетельствовать о начальной стадии образования нагноений.
Иногда цвет имеет оттенок от грязного белого до коричневатого, это обусловлено индивидуальными особенностями организма.
Краткое содержание
Ангина (тонзиллит)
Возбудители – специфические стрептококки.
Симптомы, сопровождающие протекание инфекции:
- Затруднение дыхания
- Боль в области горла при глотании
- Субфебрильная температура у взрослых (37 — 39) и фебрильная – у детей (38 — 41°С)
- Слабость, быстрая утомляемость.
- Увеличение гланд.
Методы диагностирования: Безапелляционными признаются только лабораторные методы анализа:
- Общий анализ крови
- Бакпосев
- Антигенный экспресс – тест
- Анализ полимеразно – цепной реакции (ПЦР)
Методы лечения:
- Самый безопасный и доступный метод без побочных эффектов – полоскание содовым раствором (1 ч.л. на стакан тёплой воды). Традиционно применяется в домашних условиях.
- Антибиотикотерапия в виде перорального применения таблеток или инъекционных введений. Параллельно назначаются пробиотики и комплексные витаминные препараты.
- Местная обработка антисептическими средствами полости рта (часто – с обезболивающими свойствами).
Дифтерия
Возбудитель – дифтерийная палочковидная бактерия. Распространяется воздушно – капельным путём. Тяжёлое протекание обусловлено выделением токсичного вещества –продукта жизнедеятельности дифтерийной палочки.
Симптомы:
- Характерная плёнка на слизистой полости горла
- Высокая температура на протяжении первых 2-х – 3-х дней
- Головная боль
- Отсутствие аппетита
- Тахикардия
- Возможны болезненные ощущения и отёк в области шеи
Диагностирование:
- Проведение гемограммы
- Бактериальный посев
- Наличие специфического токсина при помощи ПЦР
Лечение: Нужно проводить строго в условиях стационара.
- Внутримышечные или внутривенные введения антитоксичекой сыворотки.
- Применение сорбирующих и выводящих токсины средств.
- Возможно дополнение в виде антибиотиков.
Кандидоз
Возбудитель – грибок рода Candida.
Кандидоз — грибковое заболевание, характеризующееся появлением жёлтого слоя на слизистой ротовой полости. Болезнь возникает во время беременности, длительного приёма антибиотических средств, при снижении иммунитета, после лучевой и химиотерапии, при дисбактериозе и несоблюдении гигиенических требований.
Запишитесь к врачу-микологу
В ряде случаев болезнь протекает в хронической форме. Часто появляется у ребёнка на первом году жизни из-за детской особенности осязания предметов посредством контакта с языком.
Симптоматика:
- Жёлто – белый налёт на языке, горле и миндалинах.
- Кровоточивость дёсен и полости рта.
- Образование микотических трещин в уголках губ.
- Повышенная температура.
Диагностируется стоматологом. В ходе определения производится:
- соскоб слизистой;
- клинический анализ крови.
Лечение:
- Пероральный приём противогрибковых лекарств.
- Назначение противопаразитарных средств.
- Терапию можно дополнить витаминами группы В, РР и аскорбиновой кислотой.
- Местные аппликации стоматологических антикандидозных гелей, обеспечивающих не только лечение, но и обезболивание.
Фибрин после тонзиллэктомии
Тонзиллэктомия – хирургическое удаление воспалившихся гланд. После оперативного вмешательства в ходе первой стадии заживления (до 3-х суток) на местах усекновения образовывается фиброзная плёнка. Она придаёт желтоватый оттенок и может вызвать неприятных запах из ротовой полости человека.
Лечение: горловые полоскания запрещены, потому что могут спровоцировать возобновление кровотечений. Полоскать можно только полость рта, сплёвывая раствор мирамистина или хлоргексина (в соответствии с назначением лечащего врача).
К концу недели после операционного вмешательства желтоватый налёт начинает уменьшаться, а после двух недель полностью исчезает.
Фарингомикоз
Микоз, характеризующийся творожистыми образованиями в области глотки. Возбудитель – дрожжеподобные или плесневые организмы.
Симптомы:
- Дискомфортные ощущения в глотке
- Запах изо рта
- Боль, отдающая в ухо и нижнюю челюсть
- Субфебрильная температура
- Лимфаденит шеи
Диагностика:
- Микроскопическое исследование мазка.
- Культуральное исследование.
Лечение:
- Курс приёма флуконазола или аналогичных препаратов (длительность курса устанавливается индивидуально).
- Обработка стенок глотки антимикозными растворами.
gribok-ok.ru